INTRODUCTION
Si le recours des systèmes de santé au numérique contribue depuis les années 2000 aux politiques de réduction des dépenses de santé publique, il reflète aussi un mouvement de mondialisation et de technologisation de la biomédecine
incitant les patients à utiliser toujours plus les technologies de l’information et de la communication (TIC) (Al Dahdah & Duclos, 2024). Soutenant les actions visant à améliorer la santé en assurant des prestations de soin via le dossier médical partagé, les applications sur téléphone portable ou la télémédecine (Nemmich, 2016), la promotion de la santé numérique s’est accrue avec la crise Covid (OMS, 2020). Or, face à la prolifération des innovations numériques en santé, la vulnérabilité de certaines populations amplifie, dans l’indifférence politique, des écarts de santé déjà présents et liés aux propriétés sociales des individus (Ramel, 2021).
La littérature ne cesse du reste de montrer des relations entre inégalités sociales de santé liées au numérique et accès à la santé et à l’information en santé par le numérique des acteurs engagés dans un travail de malade
(Strauss et al., 1963). Lors d’une étude sur le parcours de patients traités par immunothérapie pour un cancer des voies aérodigestives supérieures (VADS) ou du poumon (THX), l’importance accordée (ou pas) par ces patients à la plateforme numérique de santé de l’établissement et notamment au questionnaire de suivi en ligne s’est imposée comme objet de recherche. Si les données de l’établissement montrent des écarts genrés dans le recours à ce dispositif numérique entre ces patients et d’autres suivis en sénologie, gynécologie ou oncologie générale, ces différences, façonnées par des logiques plus sociales que médicales, invitent à interroger spécifiquement les acteurs traités en oncologie VADS/THX de façon à saisir qui recourt (ou pas) à la plateforme numérique et au questionnaire en ligne et pour quelles raisons, en considérant le milieu social et les ressources dont ils disposent. Proposant trois profils de patients atteints d’un cancer VADS ou THX et correspondant à différents positionnements à l’égard de la plateforme numérique de santé, cette analyse empirique fait l’hypothèse d’un recours à ce dispositif socialement situé en étant lié aux appartenances de classe, identités de genre et handicaps lié au cancer.
SANTÉ NUMÉRIQUE ET INÉGALITÉS SOCIALES DE SANTÉ
Inégalités sociales et épistémiques en contexte de santé
Il y a 25 ans, Leclerc et al. (2000) rappelaient l’effet des appartenances de classe sur l’espérance de vie en soulignant la persistance des inégalités sociales de santé alors invisibles dans différents domaines de la santé (maladies chroniques, handicaps, vieillissement) et diverses pathologies (cancers, troubles mentaux, infarctus, etc.). Depuis, ces inégalités ont été documentées par nombre d’études en sciences sociales et on sait désormais qu’un homme cadre supérieur peut espérer vivre 5 ans et 3 mois de plus qu’un ouvrier (Blanpain, 2024) et que les 5% les plus riches ont une espérance de vie de 13 ans supérieure aux 5% les plus pauvres (Blanpain, 2018).
Ces différences de mortalité seraient dues en partie à la distance sociale et épistémique dans la relation de soin. Une distance dont la sociologie a montré les effets :
un traitement différencié des patients en fonction de leurs propriétés sociales et de leur aptitude à se conformer aux attendus implicites de la consultation (utiliser le langage précis des symptômes dans le temps bref de la consultation et se montrer attentif aux prescriptions) (Arborio & Lechien, 2019a, p. 94)
Conséquences : les plus précaires renoncent à donner une réponse médicale à leurs symptômes, les classes populaires stables à consulter le spécialiste plus coûteux et souvent plus éloigné géographiquement que leur médecin traitant perçu socialement plus proche (Arborio & Lechien, 2019a). Une asymétrie des savoirs est également plus marquée entre médecins et patients des classes populaires et franges basses des classes moyennes dont le rapport à l’information est diversement apprécié (Fainzang, 2006). Révélant une empreinte des disparités sociales
(Leclerc et al., op. cit.) sur les déclarations de santé (Béliard & Eideliman, 2014), les classes populaires, biologisant la santé et instrumentalisant les corps, se plaignent davantage de pathologies physiques affectant la vie domestique et professionnelle. Cela ne signifie pourtant pas qu’elles n'en ressentent pas les mêmes atteintes cognitives et sensorielles que déplorent les classes supérieures mais indique que les acteurs n’usent pas des mêmes catégories pour dire leurs maux et sensations corporelles. Reconnu par les soignants, un traitement différent est appliqué aux patients des classes populaires guidés par une morale de l’endurance
(Loretti, 2021 ; Loretti & Ortiz Caria, 2024), qui réprouvent celui qui "s'écoute trop" et qui "passe sa vie chez le médecin" et valorisent la "dureté au mal"
(Boltanski, 1971, p. 219). Ainsi, les médecins accordent une vigilance (un contrôle) accrue tandis qu’ils tendent à réserver leur savoir aux classes dominantes qui, plus familières des catégories médicales, partagent une même culture somatique
(ibid.).
Les différences de mortalité entre groupes sociaux s’inversent toutefois si l’on a une lecture genrée : l’espérance de vie chez les ouvrières, à 35 ans, est supérieure d’un an à celle des hommes cadres (Blanpain, 2016). Ce gender paradox
(Aïach, 2018) proviendrait notamment du fait qu’il revient souvent aux femmes, toutes classes confondues, d’engager un travail domestique de santé
(Cresson, 1991) en prodiguant les soins profanes aux enfants, personnes malades, en perte d’autonomie ou dépendantes, leur imposant de se doter d’une forme de “bonne volonté sanitaire”
et de développer des compétences dans l’ombre des savoirs légitimes
(Arborio & Lechien, 2019b). Sur-représentées dans les métiers subalternes du médico-social (petite enfance, service à domicile, travail social), les femmes côtoient aussi plus régulièrement les soignants, accumulant un ensemble de savoirs et une sensibilité particulière à la santé et au bien-être
(Arborio & Lechien, 2019a, p. 100). Dans une perspective du care appréhendé à l’aune des identités de genre masculin et féminin dans un rapport de domination hommes-femmes (Tronto, 1993), les premiers bénéficieraient au détriment des secondes du privilège d’irresponsabilité
(privileged irresponsability), octroyé à certaines catégories sociales favorisées qui peuvent, notamment, ignorer les difficultés propres aux pratiques de care qui leur facilitent l’existence au quotidien et qui sont accomplies par des catégories sociales défavorisées
(Le Goff, 2008, p. 222).
Usages numériques et littératie en santé
On rencontre aussi des différences socialement situées dans les usages du numérique souvent décrits en sciences de l’éducation et en sciences de l’information et de la communication qui associent la fracture numérique
à un manque d’acculturation professionnelle liée à l’âge des retraités ou à la profession des travailleurs du secteur primaire (Clegg et al., 1997 ; Bergadaa & Hebali, 2002 ; Alava & Moktar, 2012). Due à un manque de ressources financières ou à une faible maîtrise de l’Internet, l’exclusion numérique, même chez les publics non-empêchés, s’expliquerait aussi par des contenus informationnels hétérogènes s’adressant aux usagers les plus compétents et habiles (Liquète, 2015). En sciences politiques, comparant France, Canada, Espagne et Angleterre, Ramel (2020) met en évidence que la politique de numérisation de la santé institutionnalisée ne permet pas d’atteindre une certaine équité sociale et territoriale. Et, à l’échelle des continents, en anthropologie des usages numériques, Al Dahdah (2019) observe qu’en réponse à des besoins de santé, les infrastructures numériques sont diversement mobilisées dans les pays du Nord et du Sud, compliquant l’accès aux services de santé et ouvrant la voie à de nouveaux schémas d’exclusion. Al Dahdah et Duclos (op. cit.) renouvellent ce constat d’une fracture sociale persistant dans les usages numériques, entraînant aussi de nouvelles formes de pouvoir, de contrôle et de résistance. Pour Granjon (2022), nourries, plutôt qu’engendrées, par le numérique, les inégalités sociales de santé s’observent dans les usages selon un continuum de pratiques qui peuvent être sporadiques (décrochage-raccrochage ou usages intermittents) qui va dépendre de l’entourage et des pratiques des proches que l’on peut solliciter, mais aussi des sphères d’activité (usager professionnel, mais non-usager dans l’espace privé)
(p. 174).
Dans le détail des pratiques numériques, des différences se donnent également à voir dans la recherche d’information en santé par internet et par rapport au niveau de littératie en santé définie par Sørensen et al. (2012) et traduite plus tard comme :
[l]a connaissance, la motivation et les compétences des individus à accéder, comprendre, évaluer et appliquer l’information en matière de santé en vue de porter des jugements et de prendre des décisions de tous les jours en ce qui concerne la santé, la prévention des maladies et la promotion de la santé, de manière à maintenir ou améliorer la qualité de vie (Van den Broucke, 2017, p. 11)
Cette définition renvoie à la catégorisation établie par Nutbeam (2000) selon trois dimensions de la littératie en santé (1) fonctionnelle (capacité des patients à obtenir l’information médicale et à y accéder) (2) interactive (capacité à la comprendre et à la communiquer aux soignants) et (3) critique (capacité à l’évaluer et à savoir l’utiliser). Essentielle pour que les individus puissent s'engager dans leur propre santé, la littératie en santé requiert des compétences complexes (Ferron, 2017) dont l’usage des TIC selon Levin-Zamir et Bertschi (2018) qui rappellent la définition de Norman et Skinner (2006) de la eHealth Literacy (littératie en santé numérique) soit la capacité à rechercher, trouver, comprendre et évaluer des informations sur la santé provenant de sources électroniques et à utiliser les connaissances acquises pour aborder ou résoudre un problème de santé.
Dans un contexte de plus en plus numérisé et saturé par les médias, de nombreuses études ont mis en lumière des pratiques d’acquisition de la littératie en santé et en santé numérique socialement situées, participant d’un travail
du malade (Strauss et al., op. cit. ; Strauss, 1992).
Travail du malade et dossier médical partagé
Comme Bonneville et Grosjean (2008), des chercheurs optent pour une approche située des usages projetés et concrets des TIC (Berg, 2017 ; Anichini & Geffroy, 2021 ; Mayère & Grosjean, 2016 ; Gaglio & Mathieu-Fritz, 2018 ; Velkovska & Relieu, 2021) considérant les malades comme une classe de travailleurs
et la maladie comme une trajectoire
renvoyant au développement physiologique de la maladie (…) mais également à toute l’organisation du travail déployée à suivre ce cours, ainsi qu’au retentissement que ce travail et son organisation ne manquent pas d’avoir sur ceux qui y sont impliqués
(Strauss, op. cit., p. 144). Reconnu comme un acteur contribuant à la production des soins et à la division du travail médical, le malade accomplit des tâches répondant notamment aux nécessités du quotidien en tenant compte des implications de sa maladie (Corbin & Strauss 1985). Requérant des outils toujours plus sophistiqués, son travail de la vie quotidienne
consiste à :
devoir planifier [ses] rendez-vous médicaux, identifier rapidement les événements vécus, assimiler les procédures d’auto-soin, ordonner les informations qui [lui] sont transmises ou encore repérer les possibles contradictions au sein de la planification de [son] parcours de soin (Tourette-Turgis & Thievenaz, 2013, p. 75)
Il doit dès lors mobiliser, depuis chez lui et parfois quotidiennement, des dispositifs techniques et organisationnels numériques (logiciels et services de télémédecine, dispositifs médicaux communicants, équipements de visioconférence, etc.) (Mayère, 2018) ; parmi ces outils, le dossier médical partagé, micro-base de données contenant, lorsqu’il est alimenté, divers éléments d’information concernant la santé du patient (résultats d’analyses, diagnostics, maladies, traitements, etc.)
(Mathieu-Fritz & Esterle, 2013, p. 229). Seul dispositif numérique pour le suivi du malade, cet outil visant à optimiser et sécuriser les soins lui permettrait, surtout en cas d’affection chronique, de communiquer des informations aux soignants en leur en autorisant l’accès lors d’une hospitalisation, d’une première consultation ou en cas d’urgence. La responsabilisation des individus dans la gestion de leur santé se traduit ainsi par l’invention d’un patient-sentinelle
(Pinell, 1992), sujet idéal de la médecine, auto-soignant capable de communiquer ses symptômes à son médecin (Marche, 2014).
DES DONNÉES SUR LE RECOURS À LA PLATEFORME NUMÉRIQUE EN ONCOLOGIE : L’ÉTUDE IMMUNOVIE
Incidence des cancers et inégalités sociales de santé
Si la chronicité d’une maladie conduit à participer à l’organisation du travail médical
(Rabardel, 2005), la cancérologie constitue un contexte heuristique pour étudier le travail du malade, là où beaucoup d’informations sont à échanger et où émergent et se reproduisent des inégalités sociales de santé (Loretti, op. cit., Loretti & Ortiz Caria, op. cit.). Celles-ci se donnent en effet à voir dans l’incidence des cancers (i.e. le risque de survenue du cancer) qui varie selon les localisations cancéreuses avec un sur-risque lié à la défavorisation sociale, notamment pour les cancers VADS (cavité buccale, œsophage, larynx, nasopharynx) ou THX, rencontrés en (grande) majorité au sein des populations masculines selon le centre de lutte contre le cancer Léon Bérard (https://www.cancer-environnement.fr/) et issues des classes populaires, ayant une consommation tabagique et confrontées à des expositions professionnelles et aux polluants atmosphériques (Bryère et al., 2017). Les classes populaires ont aussi un accès plus tardif aux innovations et progrès techniques et inégal selon les territoires et la distance entre leur lieu de vie et les établissements et services de santé (Besle et al., 2018, Besle et al., 2021 ; Besle, 2022). À l’inverse, les populations vivant dans un environnement social favorisé, familiarisées avec la pratique du dépistage et du sur‑diagnostic, sont plus touchées par les mélanomes pour les deux sexes, les cancers de la prostate et du testicule chez l’homme, du sein et de l’ovaire chez la femme (Bryère et al., ibid.). Confirmant de précédents résultats (Derbez & Rollin, 2016), une étude étiologique renouvelle le constat d’un lien entre position socio-économique élevée, participation différente au dépistage et risque accru de cancer du sein et du col de l'utérus chez les femmes ayant un haut niveau d'éducation (Pizzato et al., 2025). Au total, à l’origine de 40 % des inégalités sociales de mortalité chez les hommes et de 30 % chez les femmes (Delpierre et al., 2016), le statut socio-économique représente un facteur pronostic important en cancérologie (Woods et al., 2006 ; Tron et al., 2021).
IMMUNOVIE, étude sur les inégalités sociales de santé en oncologie
Contribution à cette littérature, l’étude IMMUNOVIE soutenue par la Fondation Bristol Myers-Squibb a pour projet d’identifier les retentissements de l’immunothérapie sur les patients atteints d’un cancer VADS/THX et sur leur qualité de vie en tenant compte des logiques sociales qui les façonnent (Loretti, Clarizio & Ortiz Caria, 2023-2025). Fondée sur un travail de terrain effectué entre novembre 2023 et mai 2024 au sein d’un établissement français de soins oncologiques, cette recherche inductive a mis en lumière l’importance que patients et soignants accordaient (ou pas) à la plateforme numérique de santé. À partir des données de l’établissement communiquées fin 2024 sur les taux de remplissage du questionnaire de suivi en ligne par comité d’organes et selon les âges (+ ou – 75 ans) et de retranscriptions d’entretiens semi-directifs réalisés entre décembre 2023 et octobre 2024 auprès de soignants et de malades, cette étude a permis d’identifier ceux qui recourent (ou pas) à la plateforme numérique de santé parmi les 30 patients interviewés : 9 femmes et 21 hommes, atteints d’un cancer VADS ou THX, âgés de 38 à 78 ans (âge moyen : 62,7 ans). La population de nos enquêtés est reportée ci-dessous selon le type de cancer, la catégorie sociale et le genre [Tableau 1][1].

Tableau 1. Répartition des enquêtés VADS/THX selon la catégorie sociale et le genre
Question devenue prégnante au fil du terrain, la plateforme numérique cristallise des enjeux autour du questionnaire en ligne relatif à l’état de santé du patient invité à y répondre entre deux cures d’immunothérapie (période intercurrente) qui ont lieu toutes les 2, 3, 4 ou 6 semaines selon les protocoles. Chargée des soins de support dans l’établissement, le Dr G. nous apprend en avril 2024 que ce questionnaire est envoyé 5 jours avant la cure de chimiothérapie ou d’immunothérapie avec une relance 48h avant le traitement du patient et expiration du lien de connexion au questionnaire. Adressé automatiquement aux plus de 75 ans et aléatoirement en-deçà, ce document en ligne participe entre autres de la décision de poursuivre ou changer de protocole selon l’état du patient évalué par les soignants après examen du questionnaire et consultation en hôpital de jour. Repérables alors par un travail online de veille des malades ou de leurs proches qui doivent se connecter au préalable à leur ordinateur, tablette ou téléphone portable, ces événements de santé peuvent donc être anticipés, identifiés, voire soulagés dès les soignants alertés qui téléphonent en suivant au patient.
(Non-)Recours au dispositif numérique liés moins aux genres qu’aux classes sociales ou aux handicaps dus à un cancer
Sans surprise, les chiffres communiqués par l’établissement concordent avec les conclusions de l’INCa (2018) relatives à la recherche d’information en santé via internet, apanage de femmes, plutôt jeunes et diplômées. Ici, les femmes de sénologie (28%) et de gynécologie (25%) réunies font la part belle au questionnaire de suivi en ligne, laissant en quatrième position, après les malades d’oncologie générale (27%), les patients atteints d’un cancer VADS/THX (20%), également plus rares à déclencher une alerte par leurs réponses (41%), loin derrière les sénos
(62%). Le non-recours à la plateforme numérique et au questionnaire en ligne peut s’expliquer : le comité VADS/THX a été le dernier à bénéficier du dispositif numérique (en novembre 2024) et donc d’une prise en charge en ligne de ses membres plus étroite. Une autre raison pourrait être que ce public très masculin, souvent composé de patients issus des classes populaires, peu dotés en littératie en santé et santé numérique, minorant leurs symptômes, ne signalent pas toujours un changement ou une aggravation de leur état (Oudshoorn, 2008, 2011), ce qui incite les soignants à développer une vigilance particulière à leur égard (Loretti & Ortiz Caria, op. cit.). Ces observations vont dans le sens de la littérature déjà évoquée concernant l’« expérience privée et professionnelle de la prise en charge des corps » (Arborio & Lechien, 2019a, p. 3) incombant traditionnellement aux femmes plus disposées que les hommes à reconnaître leurs symptômes comme pathologiques, à rechercher de l’aide et à recourir aux soins en donnant le plus d’informations possibles (antécédents, symptômes, etc.) aux soignants dont elles attendent en retour qu’ils les informent davantage (Meidani & Alessandrin, 2019 ; Meidani et al., 2020).
Contrairement à cette tendance genrée institutionnellement observée et à rebours des études publiées sur le sujet, les données transmises à notre demande par l’établissement dans un second document mettent en lumière que les femmes du projet IMMUNOVIE sont moins nombreuses que les hommes à ouvrir un accès à la plateforme numérique de santé de l’établissement [Tableau 2] et à recourir au questionnaire de suivi en ligne [Tableau 3].
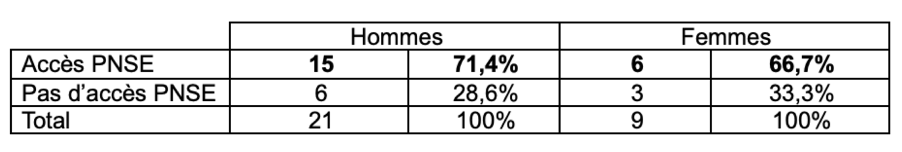
Tableau 2. (Non-)Accès à la plateforme numérique de santé de l’établissement (PNSE) selon le genre

Tableau 3. (Non-)Réponse au questionnaire de suivi en ligne (QSL) selon le genre
Renforçant l’hypothèse d’un non-recours au dispositif numérique lié principalement aux appartenances de classes, on s’aperçoit que les patients des classes populaires ont en effet tendance à moins ouvrir un accès à la plateforme numérique [Tableau 4] et à moins remplir le questionnaire en ligne [Tableau 5] que les classes moyennes et supérieures réunies.
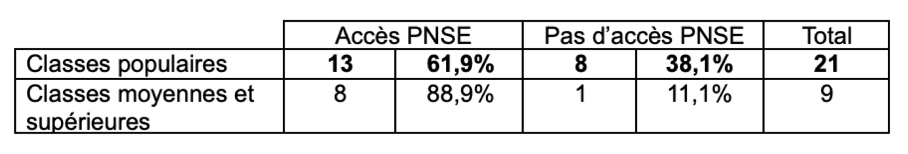
Tableau 4. (Non-)Accès à la PNSE selon l’appartenance de classe 
Tableau 5. (Non-)Réponse au QSL selon l’appartenance de classe
Outre ces observations certains patients des classes populaires recensés comme répondant au questionnaire, nous ont confié en entretien ne se connecter que très rarement à la plateforme numérique et renseigner encore moins le questionnaire (voir plus loin). Cela signifie qu’à la lumière des données empiriques, les chiffres communiqués par l’établissement et présentés ci-dessus seraient à minorer.
Cette tendance des patients des classes populaires, notamment des femmes, à ne pas considérer la plateforme numérique et surtout le questionnaire en ligne comme des ressources pour communiquer avec les soignants est à rapprocher des manières de penser la maladie, ces théories diagnostiques
qui invitent Béliard et Eideliman (op. cit.) à réfléchir en termes de différences de perception et de frontière entre normalité et pathologie
(p. 516), et qui montrent une tendance des classes populaires à taire les troubles qu’ils ne jugent pas handicapants, jusqu’à ce que la sensation morbide soit devenue d'une intensité telle qu'elle leur interdise de faire un usage normal de leur corps
(Boltanski, op. cit., p. 219).
L’(in)capacité à communiquer oralement pourrait expliquer autrement, par un handicap dû à la maladie, le non-recours à la plateforme numérique, notamment au questionnaire en ligne, des patients atteints en particulier d’un cancer VADS entraînant parfois d’importants problèmes de communication orale, temporaires ou permanents (surdité liée au cancer, au traitement, brûlures dues aux radiations, ablation d’un organe ORL, etc.), qui les empêchent d’exploiter comme ils le pourraient (voudraient) l’outil numérique. En effet, la localisation de ces cancers et le geste chirurgical qu’elle nécessite parfois complexifient la compréhension des malades, notamment lorsque les soignants les appellent en raison d’une alerte, défi encore non résolu par l’établissement reconnu par le Dr G. Or, sur les 3 enquêtés issus des classes populaires, moyennes et moyennes supérieures, ayant subi une ablation de la langue (glossectomie), du nez (rhinectomie) ou du larynx (laryngectomie), le premier ne s’est jamais connecté à la plateforme numérique et les deux derniers, répondant au questionnaire en ligne selon l’établissement, contestent en entretien une utilisation de la plateforme numérique. S’ajoutant à des différences de classe et/ou de genre, le handicap lié au cancer pourrait également les conduire, pour l’un d’entre eux du moins, à ne pas recourir au dispositif.
Une question se pose dès lors : qu’en est-il du recours au numérique concret et situé dans le travail
qu’effectuent (ou pas) nos enquêtés, principalement des hommes des classes populaires, atteints d’un cancer VADS/THX pour s’informer et renseigner les soignants sur leur état de santé ? Plus précisément, au sein d’un public très masculin, souvent socialement défavorisé, qui recourt à la plateforme numérique de santé ? qui ne s’en saisit pas ? et pour quelles raisons ?
(Non-)Recours à la plateforme numérique socialement situés
Parmi les enquêtés, trois profils de patients émergent — les déconnectés, les adhérents et les défiants — correspondant à différents modes de (non-)recours à la plateforme numérique de santé lesquels apparaissent socialement situés.
Les déconnectés
Les raisons du non-recours à la plateforme numérique de santé seraient principalement d’ordre social pour nos enquêtés d’oncologie VADS/THX, souvent des hommes retraités, anciens ouvriers du secteur agricole ou industriel, banlieusards ou ruraux d’une grande métropole. Situés dans les franges les plus précarisées de nos enquêtés, les premiers entreraient dans le profil des e-exclus
décrits par Granjon (op. cit.), invisibles sur la « toile » comme sur la plateforme numérique de santé qu’ils n’ont jamais ouverte : Carole[2], femme de ménage de 54 ans qui se réjouit de retravailler après la fin prochaine de son immunothérapie et deux années de lutte contre un cancer du poumon, Odile, décédée à l’été 2024 à l’âge de 68 ans d’un cancer du conduit auditif après avoir été ouvrière à la chaîne dans une usine d’agro-alimentaire, ou encore Paul, 72 ans, atteint d’un cancer du poumon, qui, parce qu’il ne s’entend pas avec sa femme, lui a rendu son smartphone et se contente d’un téléphone à clapet pour les appels. Au-delà, cet ancien peintre en bâtiment qui a fini sa carrière comme responsable de chantier-école a décidé, à regret, de cesser d’apprendre à utiliser internet sans exclure de reprendre un jour son apprentissage avec une tablette. Habitant dans une région frontalière mal desservie en télécommunication, zone blanche
jusqu’en 2021, Jim non plus n’a pas ouvert d’accès à la plateforme numérique de santé. Cariste de 38 ans, souffrant aussi d’un cancer du poumon, le plus jeune de nos enquêtés a montré son inexpérience des TIC lors de notre entretien téléphonique en mai 2024.
De classes populaires, deux patientes recensées par l’établissement comme usagères de la plateforme numérique nous disent pourtant en entretien ne pas l’utiliser, des abandonnistes
(Granjon, Op. cit.), comme Florence, 63 ans, atteinte d’un cancer du poumon, retraitée, autrefois manutentionnaire dans une usine de cosmétique dont le mari, ancien directeur dans une grande entreprise automobile, a téléchargé l’application pour elle. Après son changement de téléphone et la perte de ses identifiants pourtant renouvelés par l’établissement mais qui restent invalides, cette patiente a abandonné l’idée de se connecter. Décédée récemment à 66 ans, Colette, veuve depuis dix ans, ancienne vendeuse de prêt-à-porter devenue ATSEM pour accompagner dans sa scolarité son fils malvoyant âgé aujourd’hui de 38 ans, nous confiait en avril 2024 ne pas recourir à cet outil numérique. S’informant sur l’évolution de sa maladie grâce aux résultats qu’elle consultait par mail, cette patiente dont le cancer du nasopharynx la rend difficile à comprendre, utilisait internet mais ne pouvait communiquer que par SMS. En cas d’alerte, elle aurait été incompréhensible pour l’infirmière qui l’aurait appelée.
On rencontre aussi des patients des classes populaires qui ne se sont que peu ou jamais connectés à la plateforme numérique de santé sans toutefois être complètement étrangers à ce qui se pratique sur la « toile ». Jean, 67 ans, atteint d’un cancer du nasopharynx, ancien contrôleur-qualité dans une usine de carton se connecte à sa page Facebook quotidiennement mais n’a jamais fait de recherches sur sa maladie ou son traitement via internet, ni ouvert un compte sur la plateforme numérique. Il renseigne oralement ou sur papier le personnel soignant au moment de la consultation en hôpital de jour. Il en est autrement de Lionel, décédé à 65 ans après avoir pris sa retraite comme chef d’une entreprise de dépannage à l’annonce de son cancer du poumon. Compétent en informatique, il savait installer des applications (Skype) et chater en ligne (site de rencontres), mais nous avait surpris quand il avait dit ne jamais se connecter à la plateforme numérique malgré des SMS de relance, ajoutant Des fois j’ai un sms disant… "vous avez pas répondu au questionnaire" (…) c’est parce que je vais jamais le voir !
. Ne recourant pas à l’outil numérique, le patient s’était pourtant plaint, lors de notre entretien en mars 2024, de ne pas avoir eu, avant sa cure, une consultation qui lui aurait permis d’informer les soignants des douleurs dorsales qu’il ressentait depuis deux jours ; renseignement qui, en étant mentionné dans le questionnaire en ligne, aurait permis de le soulager.
Les adhérents
Les adhérents à la plateforme numérique de santé manifestent une volonté d’obtenir ou d’échanger des informations et d’augmenter une littératie en santé et en santé numérique fonctionnelles parfois interactives. S’esquissent ici des exigences différentes quant à la nature de l’information recherchée qui ne recouvre pas le même sens pour tous les patients (Fainzang, op. cit.). Par exemple Christian, chauffeur de bus de 65 ans, montre une adhésion modérée pour le questionnaire. Inclus dans un essai clinique pour son cancer de l’hypopharynx métastatique, ce patient a aléatoirement renseigné le document en ligne et, arrivant en fin de protocole, semble désormais s’en dispenser. Il en apprécie toutefois la concision, se connectant principalement à des fins organisationnelles pour compter le nombre de cures qu’il a effectuées et qu’il lui reste avant l’arrêt des soins. Marthe, 71 ans, ancienne dessinatrice pour un géomètre, spécialisée dans les cadastres, qui a dû se mettre à l’informatique
pour poursuivre une carrière dont les pratiques évoluaient, apprécie les ressources informationnelles et archivistiques qu’autorise la plateforme numérique autant que le medium (la tablette) par lequel elle y accède (entretien mars 2024). Démonstration à l’appui en entretien (mars 2024), Gilles, 62 ans, contrôleur-qualité dans une entreprise de peinture en bâtiment, en arrêt maladie, déclare consulter souvent la plateforme numérique pour prendre connaissance de ses rendez-vous, attendant que son oncologue lui communique ce qu’il a savoir sur son cancer du poumon qu’il considère comme une maladie juste plus difficile à soigner que d’autres
. Ancien graphiste d’une grande entreprise de livraison à distance, reconverti dans la vente en ligne de livres qu’il publie à compte d’auteur la nuit, assurant la vice-présidence d’une association d’aide aux personnes en précarité le jour, Charles, 57 ans, choisit comme Gilles de ne pas chercher les informations liées à son cancer du poumon sur la plateforme numérique de santé. Il se dit simplement rassuré par le fait que son dossier médical soit centralisé en un même lieu, chez son oncologue qui lui annonce bonnes et mauvaises nouvelles. Plus prompt à se connecter, Georges, 61 ans, ancien employé municipal (espaces verts) après une carrière dans la restauration, exploite autant les possibilités organisationnelles en consultant les convocations en ligne que celles de s’informer et d’informer les soignants de son état de santé via le questionnaire. De même, Benoît, 68 ans, en charge de la propreté de sa ville, retraité, suivi pour deux cancers (canal salivaire et sinus piriforme) après plus d’un an d’errance diagnostique, nous répond en mai 2024 que pour remplir le questionnaire en ligne et consulter la plateforme numérique, il arrive à l’faire quand même
, ne demandant de l’aide à son fils ou sa belle-fille que pour imprimer un document. Issus des classes populaires ou moyennes, les adhérents qui disent se connecter assidument pour finalement n’exploiter que faiblement les possibilités de la plateforme numérique ont toutefois tendance à davantage faire preuve d’une littératie en santé numérique fonctionnelle que ceux qui recourent au dispositif en en exploitant plus diversement les usages, mettant alors en avant une littératie en santé numérique plus interactive.
Certains patients ont en effet un recours plus large au dispositif numérique sur lequel ils portent un avis positif montrant leur forte adhésion. Ainsi, Thibaud, 52 ans, employé d’un magasin d’alimentation local et équitable, atteint d’un cancer de l’hypopharynx métastatique était l’un des enquêtés les plus convaincus par l’outil numérique. Décédé en mai 2024, ce patient, modéré dans l’utilisation des réseaux sociaux (Facebook), consultait fréquemment la plateforme numérique de santé pour prendre connaissance de ses convocations (moins de ses comptes rendus), mais aussi à d’autres fins. Louant à maintes reprises le dispositif, cet ancien gérant de bar auparavant commercial dans la téléphonie recourait en effet à l’application pour répondre au questionnaire en ligne et transmettre des informations par photo notamment. Soulignant son assiduité comme sa maîtrise des usages possibles de la plateforme numérique et du questionnaire en ligne, il mobilisait le lexique de la perception et de la sensation avec des évaluations positives comme J’aime bien
, elle fonctionne bien
, c’est une bonne appli
et même une super appli en fait
, c’est bien fait, c’est bien
. Bien qu’il ne présente pas le recours à la plateforme numérique comme une contrainte, Tanguy, 63 ans, traité pour un cancer pulmonaire qu’il associe à sa forte consommation tabagique en voiture après avoir été chauffeur de taxi durant 30 ans, précise :
Ben… maintenant, j’vais pas dire presque qu'on est obligés. Avant, je l’consultais pas du tout (…) Mais maintenant, tous les rendez-vous, tout ça, sont sur MaSanté[3]. Avant de venir faire de l'immuno trois jours avant, vous avez un questionnaire à remplir. Donc je l’con- (…) Je le consulte régulièrement. Si y a des nouveaux rendez-vous, ça vient s'ajouter. Non, non, c'est très, très bien. [Entretien octobre 2024]
Outre une consultation régulière de la plateforme numérique de santé, ce patient relève plus tard la diligence autant que l’efficacité des soignants dans la résolution de ses problèmes médicaux mentionnés dans le questionnaire et qui déclenchent chaque fois une alerte, montrant, sous-jacent, un niveau élevé de littératie en santé et en santé numérique interactives.
Les défiants
Enfin, quelques patients issus des classes moyennes et supérieures sont soit adhérents mais défiants par rapport à l’information médicale qui leur est communiquée par les médecins ou sur la plateforme numérique, soit déconnectés car défiants à l’égard du dispositif lui-même qu’ils critiquent, ce qui les conduit à en abandonner le recours.
Parmi les premiers, défiant envers l’information médicale, Philippe, 68 ans qui consulte fréquemment la plateforme numérique de santé depuis son ordinateur (entretien mai 2025). Cet architecte retraité, atteint de deux cancers VADS (luette et cavum), dix ans après un cancer de la prostate, montre qu’il maîtrise le dispositif numérique dont il reconnaît l’intérêt accessoirement organisationnel, mais surtout médical. Il nous confie en effet comparer les informations de santé qui le concernent à celles du Vidal qu’il a téléchargé et consulte chaque fois qu’il a besoin de comprendre ses maladies, ses évolutions et les traitements qui lui sont administrés. Par ces actions, il manifeste une disposition à accroître un niveau de littératie en santé et en santé numérique critique déjà élevé et cohérent avec la culture somatique
des classes dominantes (Boltanski, op. cit.). De même, Yannick, 59 ans, auparavant dessinateur au sein d’une entreprise automobile, puis dessinateur-projeteur
avant d’être formé au chiffrage et de devenir dessinateur au niveau de l’ordinateur
, compare l’information donnée par son oncologue en consultation et relative à la poursuite de son protocole avec celle qu’il consulte sur la plateforme numérique de santé :
Elle [l’oncologue] a bien expliqué tout ce qui a été fait. Moi j'ai reçu aussi son compte rendu hier, après dans MaSanté, on l’voit le compte rendu, j'l’ai vu aussi hier bon ben c'est marqué clairement hein euh… c'est pas marqué que je vais être… que j’vais être guéri hein mais c’est marqué que nous allons… bon en gros tant que ça marche… ben tant que ça marche, c’est qu’j’suis là. [Entretien février 2024]
Moniteur principal dans une association pour personnes handicapées, en arrêt maladie depuis qu’il était atteint d’un cancer du maxillaire avec récidive sur la parotide, Yannick, décédé en avril 2025, montre une défiance par rapport à l’information médicale qui a certainement été renforcée par sa longue expérience du cancer ainsi que l’épreuve qu’il avait traversé en janvier 2024 avec le décès de sa fille (34 ans) dû à un cancer de la langue. Pour Yannick, si on provoque pas et si on veut pas se rassurer non plus, ça peut pas aller, il faut pas croire que il faut laisser venir les choses
. La plateforme numérique serait ainsi pour lui un moyen parmi d’autres de trouver et de vérifier l’information médicale pour se rassurer en même temps qu’il renforce son niveau de littératie en santé numérique critique.
Si Philippe et Yannick, adhérents au dispositif, accordent une valeur épistémique certaine aux informations obtenues sur la plateforme leur permettant de les comparer à d’autres sources, certains patients au contraire soulignent l’inefficacité organisationnelle et l’inexactitude informationnelle du dispositif, comme Maxence, 46 ans, ex-agent d’accueil devenu commercial au sein d’un établissement de formation à l’anglais. L’intérêt pour cette application est en effet limité pour ce patient reconverti dans le secteur sanitaire alors qu’il apprenait son diagnostic de cancer du sinus désormais métastatique :
Alors, c’est marrant parce qu'à l'accueil de [nom de l’établissement de soins oncologiques], il faut savoir que quand même, la dame qui est derrière l'accueil m'a dit, « ben maintenant vous savez pourquoi MaSanté ne sert à rien ». Ah, super. Ah ouais, non mais c'est génial. On a demandé des trucs, alors moi j’télécharge tout. Et après vous arrivez « j’ai un rendez-vous, mais j’sais pas où et à quelle heure / Ben maintenant vous savez pourquoi MaSanté ne sert à rien / D'accord, génial ». Ça, ça fait toujours plaisir aussi. (…) ils m’ont mis un rendez-vous euh… de… alors c'est marqué « chimio » sur Santé mais c’est bon à savoir que ça veut dire « immunothérapie », ça aussi. [Entretien téléphonique mai 2024]
Déclarant avoir connu errance diagnostique, erreur médicale, maltraitance des soignants, handicap dû à son cancer (rhinectomie) qui l’ont amené à se révolter parfois contre le corps médical et à douter de l’information qui lui a été communiquée, Maxence, doté d’un niveau élevé de littératie en santé et en santé numérique interactive et critique en tant qu’aide-soignant diplômé et diabétique depuis ses 16 ans, se présente comme un patient éclairé dans ses choix et informé sur ses droits. C’est sans doute ce qui le conduit à s’agacer de l’inexactitude dans la désignation-même du traitement qu’il suit, à savoir de l’immunothérapie et non pas de la chimiothérapie comme il est indiqué sur la plateforme numérique. Cet agacement à l’égard du dispositif a également été exprimé par Jacques, décédé à 65 ans d’un cancer du larynx avec évolution métastatique pleuropulmonaire. C’est sans ambages en effet, nous révèle une infirmière, que ce veuf, sans enfant, retraité après avoir enseigné 25 ans les mathématiques dans le secondaire puis s’être reconverti en agent de laboratoire dans l'éducation nationale, lui avait dit son irritation par mail lorsque ses réponses au questionnaire en ligne avaient déclenché une alerte et l’appel par téléphone d’une infirmière de l’établissement de soins. Outre le fait qu’ayant subi une laryngectomie, le patient ne pouvait répondre au téléphone, il jugeait inadmissible que le numéro de téléphone de l’établissement ne s’affiche pas. Lors de l’entretien (mars 2024), il écrit ainsi : Le numéro indiqué est un numéro privé, aberrant
. Croisant données de terrain et entretien avec Jacques, on comprend que cet auditeur de France Culture, lecteur exigeant, féru d’architecture qui parcourait les villes pour les photographier et voir des expositions, aurait aussi souhaité recourir à la plateforme numérique via sa tablette dont il avait une maîtrise experte. Or, s’il répondait aux convocations, s’informait régulièrement de ses résultats qu’il décortiquait minutieusement et renseignait le questionnaire en ligne, son impossibilité à s’exprimer par téléphone contrevenait à l’accroissement pourtant élevé de sa littératie en santé numérique interactive et critique en rendant ses alertes dénuées d’effet, ce qui l’a conduit à conclure en entretien, par écrit à propos de la plateforme numérique : il n’y a rien à part les rdv et les cr médicaux
. Défiants à l’égard du dispositif, ces patients, sont ainsi réduits par choix ou contraints par le handicap, à en être déconnectés.
CONCLUSION
En réponse à la question initiale qui était d’identifier qui recourt à la plateforme numérique de santé et qui ne s’en saisit pas, les données de l’établissement montrent que ce sont les patientes de sénologie et de gynécologie qui s’emparent principalement, pour des raisons plus sociales que médicales, de la plateforme et du questionnaire en ligne contrairement aux patients suivis en oncologie VADS/THX. L’analyse empirique plus fine des modes divers de recours au dispositif tenant compte du milieu social et des ressources dont sont dotés ces patients pour exercer leur travail de malade
répond à la seconde question qui concernait les raisons qui les motivent à se saisir (ou pas) de la plateforme numérique et du questionnaire en ligne. Les trois profils de patients qui ont émergé ont permis d’entrevoir au-delà à quelles fins, notamment durant la période intercurrente, certains plus que d’autres, recourent ou non à ces outils numériques dédiés à repérer les malades en souffrance, à prévenir des problèmes médicaux ou encore à soulager des maux liés au cancer ou au traitement.
Ces recours à la plateforme numérique qui apparaissent socialement situés ont des conséquences sur la prise en charge médicale d’abord pour les patients que nous avons qualifiés de déconnectés parce qu’e-exclus
(Granjon, op. cit.). Bien que plutôt jeunes, ces derniers sont issus principalement des classes précaires, plus éloignés que les autres des TIC, n’ayant parfois ni l’accès technique, ni les ressources économiques, ni l’usage privé ou professionnel, ni la maîtrise de l’Internet. On a vu également des patients, abandonnistes
(Granjon, ibid.), découragés face à leur manque d’acculturation numérique, par leur entourage ou les conséquences physiques de leur cancer VADS. Enfin, moins limités par un manque de compétences en informatique ou une incapacité physique à communiquer que désintéressés par la plateforme numérique, souvent issus des classes populaires stables, certains maîtrisent l’Internet qu’ils manipulent parfois quotidiennement mais le recours à la plateforme numérique et au questionnaire en ligne n’entre pas dans l’exercice de leur travail de malade
(Strauss, op. cit.). Pour ces quatre types de patients, volontairement (ou pas) déconnectés du dispositif numérique de santé, s’impose une prise en charge offline, au moment de la consultation programmée systématiquement avec un médecin avant la cure en hôpital de jour. Complexifiant la communication intercurrente avec les soignants, lesquels ne sont pas en mesure d’assurer un suivi aussi étroit qu’auprès des patients qui recourent au dispositif numérique, cela a pour effet de désavantager, dans leur suivi, une population déjà socialement défavorisée.
Nous avons présenté ensuite des patients issus principalement des classes populaires et moyennes, adhérents à la plateforme numérique pour sélectionner seulement l’information qu’ils souhaitent communiquer ou obtenir (littératie en santé et en santé numérique fonctionnelles). Saisissant les options qu’offre la plateforme essentiellement en matière d’organisation et laissant à leur médecin qui détient un savoir qu'ils n'ont pas, la prérogative de les informer de l’évolution de leur maladie, ces patients ne recherchent par eux-mêmes que peu d’information. D’autres adhérents encore, reconnaissent l’intérêt médical de répondre au questionnaire en ligne, s’appliquent assidument à cette tâche mais exercent peu de contrôle sur le jugement médical (Loretti, op. cit. ; Loretti & Ortiz Caria, op. cit.). Dotés d’un faible niveau de littératie en santé et en santé numérique interactives, ces patients, durs au mal
(Boltanski, op. cit.) et qui ont tendance à minorer leurs maux, peuvent bénéficier d’une prise en charge intercurrente qui dépend toutefois des déclarations de santé qu’ils produisent en ligne. Faisant preuve d’un niveau plus élevé de littératie en santé et en santé numérique interactives, certains adhérents se distinguent des autres en abordant la plateforme numérique comme une ressource qui leur permet aussi d’échanger des informations avec leurs médecins, de donner leur avis et de faire des choix. L'information et la prise en charge médicales via la plateforme numérique et le questionnaire en ligne dont bénéficient ces patients sont ainsi plus étroitement assurées par les soignants durant la période intercurrente.
Issus des classes moyennes et supérieures, les patients réunis dans le groupe de ceux que l'on a appelés les défiants sont de deux types. Les défiants-adhérents de l’information qui leur est communiquée en consultation ou sur la plateforme numérique et les défiants-déconnectés du dispositif numérique qui ne répond pas à leurs attentes en matière d’information ou à leurs besoins spécifiquement liés au handicap dû à leur cancer. Entraînant des effets contraires sur la prise en charge selon le type de défiance, en recourant à la plateforme, les défiants-adhérents augmentent un niveau déjà élevé de littératie en santé et en santé numérique critiques alors que les défiants-déconnectés, privés, contraints ou volontairement, de cette ressource, se voient retirés une marge de manœuvre et un pouvoir décisionnaire (Lecompte, 2013) avec pour conséquence une prise en charge occasionnelle, lors de leur cure en hôpital de jour.
Contribution à la littérature en sociologie de la santé, l’étude de ces pratiques et la distinction qu’on en propose mériteraient d’être croisées avec une analyse du dispositif numérique en tant que tel (fonctionnalités, sémioticité, ergonomie, etc.) et approfondies par une approche en anthropologie des usages techniques. Cet article se veut toutefois un éclairage empirique sur le recours à une plateforme numérique de santé en oncologie VADS/THX, dont on fait l’hypothèse qu’il est socialement situé en étant lié aux appartenances de classe, identités de genre et handicaps liés au cancer.
Merci à Aurore Loretti et Emanuele Clarizio pour leur relecture dans des versions successives de ce texte. Ma reconnaissance va aussi aux personnes qui ont accepté de s’entretenir avec moi au cours de cette étude, avec une pensée émue pour les patient.es disparu.es depuis.
BIBLIOGRAPHIE
Aïach, P. (2018). Inégalités sociales de santé, cancer et genre. Dans A. Meidani et A. Alessandrin (dir.), Parcours de santé, parcours de genre (p. 29-46). PUM.
Alava, S. et Moktar, A. (2012). Les seniors dans le cyberespace. Recherches & Éducations, 6, 179-196. https://doi.org/10.4000/rechercheseducations.1096
Al Dahdah, M. (2019). From Evidence-Based to Market-Based mHealth: Itinerary of a Mobile (for) Development Project. Science, Technology & Human Values, 44(6), 1048-1067. https://doi.org/10.1177/0162243918824657
Al Dahdah, M. et Duclos, V. (dir.) (2024). Santé numérique. Anthropologie & Santé, 28. https://doi.org/10.4000/11r33
Anichini, G. et Geffroy, B. (2021). L’intelligence artificielle à l’épreuve des savoirs tacites. Analyse des pratiques d’utilisation d’un outil d’aide à la détection en radiologie. Sciences sociales et santé, 39(2), 43-69. https://doi.org/10.1684/sss.2021.0200
Arborio, A-M. et Lechien, M.-H. (2019a). La bonne volonté sanitaire des classes populaires. Sociologie, 10(1), 91-110. https://doi.org/10.3917/socio.101.0091
Arborio, A.-M. et Lechien, M.-H. (2019b). Dans les classes populaires, on ne prend pas soin de sa santé. Dans O. Masclet, S. Misset et T. Poullaouec, (dir.), La France d’en bas ? : Idées reçues sur les classes populaires (p. 123-129). Le Cavalier Bleu. https://doi.org/10.3917/lcb.mascl.2019.01.0123.
Béliard, A. et Eideliman, J.-S. (2014). Mots pour maux. Théories diagnostiques et problèmes de santé. Revue française de sociologie, 55(3), 507-536. https://doi.org/10.3917/rfs.553.0507
Berg, M. (2017). Making sense with sensors: Self-tracking and the temporalities of wellbeing. Digital Health, 3. https://doi.org/10.1177/2055207617699767
Bergadaa, M. et Hebali, J. (2002, juin). Les seniors utilisateurs d'Internet : typologie induite d'une recherche qualitative en ligne. Université de Genève. https://archive-ouverte.unige.ch/unige:58
Besle, S., Schultz, E., Hollebecque, A., Varga, A., Baldini, C., Martin, P., Postel-Vinay, S., Bahleda, R., Gazzah, A., Michot, J.-M., Marabelle, A., Angevin, E., Aramand, J.-P., Ribrag, V., Soria, J.-C. et Massard, C. (2018). Organisational factors influencing early clinical trials enrollment: Gustave Roussy experience. European Journal of Cancer, 98, 17-22. https://doi.org/10.1016/j.ejca.2018.04.019
Besle, S., Vallier, E., Boaventura Bonfim, D., Charton, É. et Fayet, Y. (2021). Médecine de précision et inégalités sociales d’accès aux essais précoces en cancérologie. Revue française des affaires sociales, 3, 139-158. https://doi.org/10.3917/rfas.213.0139
Besle, S. (2022). Comment ça matche. Une sociologie de l’appariement. Presses de Sciences Po.
Blanpain, N., (2016, février). Les hommes cadres vivent toujours 6 ans de plus que les hommes ouvriers. Institut National de la Statistique et des Études Économiques Première (publication no 1583). https://www.insee.fr/fr/statistiques/1908110
Blanpain, N. (2018, février). L’espérance de vie par niveau de vie : chez les hommes, 13 ans d’écart, entre les plus aisés et les plus modestes. Institut National de la Statistique et des Études Économiques Première (publication no 1687). https://www.insee.fr/fr/statistiques/3319895?sommaire=3311425
Blanpain, N. (2024, juillet). L’espérance de vie par catégorie sociale et par diplôme jusqu’en 2020-2022. Institut National de la Statistique et des Études Économiques (publication no 2024-17). https://www.insee.fr/fr/statistiques/8219333
Boltanski, L. (1971). Les usages sociaux du corps. Annales, Économies, Sociétés, Civilisations, 26(1), 205-233. https://doi.org/10.3406/ahess.1971.422470
Bonneville, L. et Grosjean, S. (2008). Rethinking the Development of Telemedicine using an Integrative Rationale. Dans L. Martinez et C. Gomez (dir.), Telemedicine in the 21st Century (p. 117-141). Nova Science Publishers. https://www.researchgate.net/profile/Sylvie-Grosjean/publication/280881897_Rethinking_the_development_of_Telemedicine_using_an_integrative_rationale/links/56cf146008aeb52500c953fa/Rethinking-the-development-of-Telemedicine-using-an-integrative-rationale.pdf
Bryère, J., Dejardin, O., Launay, L., Colonna, M., Grosclaude, P., Launoy, G. et le Réseau français des registres des cancers (Francim) (2017). Environnement socioéconomique et incidence des cancers en France. Bulletin épidémiologique hebdomadaire, 4, 68-77. http://invs.santepubliquefrance.fr/beh/2017/4/2017_4_1.html
Clegg, C., Carey, N., Dean, G., Hornby, P. et Bolden, R. (1997). User’s reactions to information technology: Some multivariate models and their implications. Journal of information technology, 12(1), 15-32.
Corbin, J. et Strauss, A. (1985). Managing Chronic Illness at Home: Three Lines of Work. Qualitative Sociology, 8(3), 224-247. https://doi.org/10.1007/BF00989485
Cresson, G. (1991). La santé, production invisible des femmes. Recherches féministes, 4(1), 31-44. https://doi.org/10.7202/057628ar
Delpierre, C., Barboza-Solis, C., Castagne, R., Lang, T. et Kelly-Irving, M. (2016). Environnement social précoce, usure physiologique et état de santé à l’âge adulte : un bref état de l’art. Bulletin épidémiologique hebdomadaire, 16-17, 276-281. https://invs.santepubliquefrance.fr/beh/2016/16-17/2016_16-17_1.html
Derbez, B. et Rollin, Z. (2016). Sociologie du cancer. La Découverte.
Fainzang, S. (2006). La relation médecins-malades. Information et mensonge. PUF.
Ferron, C. (2017, octobre). La littératie en santé. Synthèse bibliographique. Fédération Nationale d’Éducation et de Promotion de la Santé. https://www.federation-promotion-sante.org/wp-content/uploads/2018/01/Litt%C3%A9ratie-en-sant%C3%A9-Synth-biblio-Fnes_VDEF2.pdf
Gaglio, G. et Mathieu-Fritz, A. (2018). Les pratiques médicales et soignantes à distance : La télémédecine en actes. Réseaux, 207(1), 9-24. https://doi.org/10.3917/res.207.0009
Granjon, F. (2022). Classes populaires et usages de l’informatique connectée. Des inégalités sociales-numériques. Presses des Mines.
INCa (2018, juin). La vie cinq ans après un diagnostic de cancer. https://www.cancer-environnement.fr/app/uploads/2025/01/INCa-2018_VICAN-5_La-vie-5-ans-apres-un-diagnostic-de-cancer.pdf
Leclerc, A., Fassin, D., Grandjean, H., Kaminski, M. et Lang, T. (dir.) (2000). Les inégalités sociales de santé. La Découverte.
Lecompte, H. (2013). Une institution totale ? Enquête ethnographique d’un service d’oncopédiatrie [thèse de doctorat, Université de Nantes]. HAL. https://shs.hal.science/tel-01712694
Le Goff, A. (2008). Care, empathie et justice Un essai de problématisation. Revue du MAUSS, 32(2), 203-241. https://doi.org/10.3917/rdm.032.0203
Levin-Zamir, D. et Bertschi, I. (2018). Media Health Literacy, eHealth Literacy, and the Role of the Social Environment in Context. International Journal of Environmental Research and Public Health, 15(8), 1643. https://doi.org/10.3390/ijerph15081643
Liquète, V. (2015). L’accessibilité web comme porte et enjeu de médiation des savoirs. Distances et médiations des savoirs, 12. https://doi.org/10.4000/dms.1200
Loretti, A. (2021). La fabrique des inégalités sociales de santé. Enquête sur la prise en charge des malades du cancer. Presses de l'EHESP.
Loretti, A. et Ortiz Caria, A. (2024). L’information du patient. Quand l'assignation à l'autonomie rencontre les inégalités sociales. Médecine & Philosophie, 12, 41-52. https://stm.cairn.info/revue-medecine-et-philosophie-2024-3-page-41?lang=fr.
Marche, H. (2014). Le contrôle ordinaire et institutionnel de l’expérience du cancer : les limites du « patient-sentinelle ». Dans S. Pennec, F. Le Borgne-Uguen, et F. Douguet (dir.), Les négociations du soin (p. 217-224). Presses universitaires de Rennes.
Mathieu-Fritz, A. et Esterle, L. (2013). Les médecins et le dossier santé informatisé communiquant. Réseaux, 178-179, 223-255. https://doi.org/10.3917/res.178.0223
Mayère, A. et Grosjean, S. (2016). L’échafaudage de soins dans un hôpital. Un entrelacement de technologies, de conversations et d’écrits multiples. Communication, 34(1). https://doi.org/10.4000/communication.6719
Mayère, A. (2018). Patients projetés et patients en pratique dans un dispositif de suivi à distance Le « travail du patient » recomposé. Réseaux, 207(1), 197-225. https://doi.org/10.3917/res.207.0197
Meidani, A. et Alessandrin, A. (2019). Quand le cancer rencontre le genre. Revue française de sociologie, 60(2), 201-224. https://doi.org/10.3917/rfs.602.0201
Meidani, A., Alessandrin, A. et Madranges, N. (2020). Cancérologues et interactions de soins : quand le genre s’en mêle. Dans A. Meidani (dir.), Masculinités et féminités face au cancer. Expériences cancéreuses et interactions soignantes (p. 113-134). Érès. https://doi.org/10.3917/eres.meida.2020.01.0113
Nemmich, M.A. (2016, décembre). L'accessibilité numérique pour les personnes souffrant d'un handicap visuel. HAL. https://hal.science/hal-01612908/document
Norman, C.D., & Skinner, H.A. (2006). eHealth Literacy: Essential skills for consumer health in a networked world. Journal of Medical Internet Research, 8(2). https://doi.org/10.2196/jmir.8.2.e9
Nutbeam, D. (2000). Health literacy as a public health goal: a challenge for contemporary health education and communication strategies into the 21st century. Health Promotion International, 5(3), 259-267. https://doi.org/10.1093/heapro/15.3.259
Organisation Mondiale de la Santé (2020, 9 septembre). Communiqué du 9 septembre 2020 à propos de la santé numérique et à propos de la transformation et de l’élargissement de la prestation des services de santé. https://www.who.int/europe/fr/news/item/09-09-2020-digital-health-transforming-and-extending-the-delivery-of-health-services
Oudshoorn, N. (2008). Diagnosis at a distance: the invisible work of patients and healthcare professionals in cardiac telemonitoring technology. Sociology of health & illness, 30(2), 272-288. https://doi.org/10.1111/j.1467-9566.2007.01032.x
Oudshoorn, N. (2011). Telecare Technologies and the Transformation of Healthcare. Palgrave Macmillan.
Pinell, P. (1992). Naissance d’un fléau, histoire de la lutte contre le cancer en France, 1890-1940. Éditions Métailié.
Pizzato, M., McCormack, V., Dossus, L., Al-Alem, U., Delpierre, C., Lamy, S., Macciotta, A., Ricceri, F., Mellemkjær, L., Tjønneland, A., Dahm, C.C., Antoniussen, C.S., Guénel, P., Fournier, A., Frenoy, P., Schulze, MB., Kaaks, R., Fortner, R.T., Ferrari, P.,… Vaccarella, S. (2025). Education level and risk of breast cancer by tumor subtype in the EPIC cohort. International Journal of Cancer, 1. https://doi.org/10.1002/ijc.35413
Rabardel, P. (2005). Instrument, activité et développement du pouvoir d’agir. Dans P. Lorino et R. Theulier (dir.), Activité, Connaissance, Organisation (p. 251-264), Octarès.
Ramel, V., (2020). Les technologies numériques en santé face aux inégalités sociales et territoriales : une sociologie de l’action publique comparée [thèse de doctorat, Université de Bordeaux]. HAL. https://theses.hal.science/tel-02963193/document
Ramel, V. (2021). Technologies numériques et inégalités sociales de santé : un non-sujet à l’agenda politique mais une action publique émergente sur l’inclusion numérique. Revue française des affaires sociales, 3, 45-67. https://doi.org/10.3917/rfas.213.0045
Sørensen, K., Van den Broucke, S., Fullam, J., Doyle, G., Pelikan, J. Slonska, Z. et Brand, H. (2012). Health literacy and public health: A systematic review and integration of definitions and models. BMC Public Health, 12, 80. https://doi.org/10.1186/1471-2458-12-80
Strauss, A.L., Schatzman, L., Bûcher, R., Ehrlich, D. et Sabshin, M. (1963). The hospital and its negotiated order. Dans E. Freidson (dir.), The Hospital in modern society. Free Press.
Strauss, A.L. (textes réunis par I. Baszanger) (1992), La trame de la négociation. Sociologie qualitative et interactionnisme. L'Harmattan.
Tourette-Turgis, C. et Thievenaz, J. (2013). La reconnaissance du « travail » des malades : un enjeu pour le champ de l'éducation et de la formation. Les Sciences de l'éducation - Pour l'Ère nouvelle, 46(4), 69-87. https://doi.org/10.3917/lsdle.464.0069
Tron, L., Belot, A., Fauvernier, M., Remontet, L., Bossard N., Launay L., Bryère J., Monnereau, A., Dejardin, O. et Launoy, G. (2021). Influence de l’environnement social sur la survie des patients atteints d’un cancer en France, Étude du réseau Francim. Bulletin épidémiologique hebdomadaire, 5, 81-93. https://beh.santepubliquefrance.fr/beh/2021/5/2021_5_2.html
Tronto, J.C. (1993). Moral Boundaries. A Political Argument for an Ethic of Care. Routledge.
Van den Broucke, S. (2017). La littératie en santé : un concept critique pour la santé publique. Santé publique France, 440, 11-13. https://www.santepubliquefrance.fr/docs/la-litteratie-en-sante-un-concept-critique-pour-la-sante-publique
Velkovska, J. et Relieu, M. (2021). Pour une conception « située » de l’intelligence artificielle. Réseaux, 229(5), 215-229. https://doi.org/10.3917/res.229.0215
Woods, L.M., Rachet, B. et Coleman, M.P. (2006). Origins of socio-economic inequalities in cancer survival: a review. Annals of Oncology, 17(1), 5-19. https://www.annalsofoncology.org/article/S0923-7534(19)40327-X/pdf
NOTES
[1] Codées par A. Loretti à partir de la classification des professions et catégories sociales (PCS) de l’Insee, les professions ont été retenues comme indicateurs privilégiés pour définir les catégories sociales.
[2] Le prénom des personnes mentionnées dans cet article a été changé.
[3] Le nom de la plateforme numérique de santé de l’établissement mentionné dans cet article a été changé.


 Télécharger l'article
Télécharger l'article

 Contacter l'auteur
Contacter l'auteur
 Lire la suite
Lire la suite