INTRODUCTION
Parkinson est une maladie neurodégénérative qui entraîne des troubles de la mobilité, de la cognition, et de la communication, mais aussi de l’anxiété voire de la dépression. Le défi pour les personnes vivant avec la maladie de Parkinson est de préserver leur indépendance et de maintenir leur qualité de vie le plus longtemps possible. Pour ce faire, elles doivent apprendre à surveiller et gérer leurs symptômes, tout en continuant à vivre de manière indépendante et à maintenir des activités sociales et parfois professionnelles (Grosjean et al., 2021). Il est donc nécessaire de les accompagner sur ce chemin en les épaulant, et en leur offrant un accès à des conseils pratiques pour comprendre la maladie et ses manifestations, mais aussi apprendre à prendre soin d’elles-mêmes (Kuosmanen et al., 2023 ; Miertovà et al., 2014).
Dans ce contexte, il est urgent d’améliorer la prise en charge, la coordination des soins et de promouvoir la qualité de vie tant des personnes atteintes de la maladie de Parkinson que des aidant·es. De nouveaux modèles de prestation de soins de santé se sont développés ces dernières années (Tenison et al., 2020, Fabbri et al., 2020 ; Bloem et al., 2020 ; Kessler et al., 2021), tels que ceux axés sur les soins intégrés, le soutien à l’autogestion de sa santé notamment en prenant appui sur des technologies numériques de santé (ex., applications mobiles, technologies portables, capteurs corporels, etc.). Les technologies sont donc devenues des acteurs clés de futurs modèles de soins intégrés pour les personnes vivant avec la maladie de Parkinson (Espay et al., 2029 ; Riggare et al., 2021 ; Luis-Matinez et al., 2020). Elles ont pour objectif d’améliorer la communication avec les équipes de soins de santé, en offrant des parcours de soins personnalisés, en facilitant la navigation dans le système de soins de santé, en particulier dans les ressources de soins communautaires, et en soutenant les pratiques d’autosoins d’une manière personnalisée (Evers et al., 2023). Certaines données indiquent que les technologies numériques de santé s’avèrent – sous certaines conditions – être des outils prometteurs pour soutenir les pratiques d’autosoin chez les personnes vivant avec la maladie de Parkinson (Hellqvist et al., 2018 ; Lee et al., 2022).
Il existe un large éventail de technologies d’autosoins pour la maladie de Parkinson utilisées à des fins différentes, telles que : (a) le suivi de données de santé à l’aide de capteurs corporels (Ossig et al., 2016) (b) des programmes d’éducation thérapeutique ou de réhabilitation en orthophonie ou physiothérapie (Silva-Batista et al., 2023) (c) l’accès à des informations sur les symptômes ou les traitements (Tsouris et al., 2017), ou (d) l’interaction à distance avec l’équipe soignante (Swalwell et al., 2018). Toutefois, nombre de ces technologies ne reconnaissent pas ce que Nunes nomme « les pratiques d’autosoins ordinaires » - comme mettre ses chaussures ou écrire une lettre quand sa motricité fine est déclinante ou parler au téléphone quand sa voix se perd – car la conception de ces technologies est traditionnellement inscrite dans une approche purement biomédicale (Nunes, 2017 ; Nunes et Fitzpatrick, 2018).
Ajoutons à cela que le taux d’abandon compromet les avantages pouvant être offerts par ces technologies (Meyerowitz-Katz et al., 2020 ; Greenhalgh et al., 2017). Dans la vie réelle, le faible taux d’adoption de ces technologies est un obstacle majeur à l’efficacité des soins aux patient·es. Bien que les chercheurs aient constaté que ces technologies d’autosoins destinées aux personnes vivant avec la maladie de Parkinson doivent s’adapter à l’évolution de leur état, peu de travaux ont été réalisés sur la manière dont ces technologies peuvent être conçues pour aider les personnes à faire face à cette évolution (van Halteren et al., 2020 ; Lee et al., 2022). Et, il existe toute une littérature scientifique qui souligne le fait que les utilisateurs sont plus susceptibles d’abandonner ces technologies si elles ne s’intègrent pas facilement dans leurs habitudes quotidiennes, si elles renforcent la stigmatisation ou si elles augmentent l’anxiété ou l’exclusion (Riggare et al., 2021). De plus, l’autosoin est souvent réduit à une pratique individuelle héritée des modèles biomédicaux et comportementaux qui présupposent un individu autonome et responsable de sa santé (Andrieu, 2010). Or, des travaux (Pols, 2012, Moser, 2010, Mol, 2008) nous engagent à aborder l’autosoin non comme un comportement uniquement individuel, mais comme émergeant d’agencements sociotechniques. Un tel positionnement invite alors à interroger ce que l’usage de ces technologies fait à l’autosoin. Autrement dit, comment l’usage d’une technologie donne-t-il forme à des pratiques d’autosoin qui émergent de la relation entre un corps, des dispositifs techniques, des données et informations ? En quoi ces agencements sociotechniques permettent-ils de redéfinir ce que signifie « prendre soin de soi » dans un contexte de maladie chronique et évolutive telle que Parkinson ?
Dans le cadre de cet article, notre objectif est de mieux comprendre les usages que font les personnes vivant avec la maladie de Parkinson d’une technologie d’autosoin nommée eCARE-PDTM (Electronic Care for Parkinson Disease). Plus spécifiquement, nous chercherons à identifier quelle logique d’autosoin[1] émerge de l’usage de cette technologie et en quoi cette logique interroge le processus de conception. Pour ce faire, nous commencerons par souligner les spécificités de l’autosoin dans le cadre d’une maladie chronique et neurologique comme Parkinson. Nous présenterons ensuite une étude qualitative reposant sur la méthode du journal d’usage et des entrevues semi-dirigées. Enfin, nous décrirons les pratiques d’autosoin qui émergent de l’usage de cette technologie, en portant une attention particulière sur ce que veut dire « prendre soin » d’un corps multiple (Mol, 2002) et imprévisible. Nous conclurons par une discussion sur les implications pour la conception de technologies capables d’accompagner – à la manière d’un compagnon numérique – des pratiques d’autosoin bricolées et en constante adaptation.
L'AUTOSOIN ET LA MALADIE DE PARKINSON
Dans le contexte de la maladie de Parkinson, l’autosoin fait référence aux activités que les personnes entreprennent pour gérer leur maladie en dehors des soins professionnels et dans le cadre de leur vie quotidienne (Nunes et Fitzpatrick, 2018). Dans la littérature, l’autosoin renvoie généralement à la capacité des personnes à observer des changements dans leur corps, à agir sur des symptômes, à gérer leur traitement et à faire face aux émotions et aux changements de mode de vie nécessaires (Richard et Shea, 2011 ; Riegel et al., 2019 ; 2022). Le nombre de tâches liées à l’autosoin, par exemple prendre ses médicaments, faire de l’exercice, écouter son corps et ajuster ses activités augmente avec la progression de la maladie (Riggare, 2014), et les aidant·es jouent également un rôle crucial. La vie quotidienne et des activités aussi banales que poursuivre ses passe-temps, rester actifs, mettre ses chaussures, s’habiller, téléphoner quand sa voix se détériore exigent des adaptations constantes afin de maintenir une qualité de vie. Il s’agit alors de prendre soin de soi, d’avoir le souci de sa santé, surveiller l’évolution de sa maladie, élaborer un savoir sur un corps qui se transforme, autant d’activités qui définissent l’autosoin à la fois comme action et comme réflexivité (Andrieu, 2010, p. 239).
Pour les personnes vivant avec la maladie de Parkinson, il est nécessaire de régulièrement adapter l’autosoin pour faire face à l’évolution et aux fluctuations des symptômes qui sont quotidiens. La variabilité des symptômes, leur imprévisibilité et les périodes de « on » et « off » caractéristiques de cette maladie créent une réalité fluctuante avec laquelle patient·es et aidant·es doivent composer au quotidien (Grosjean et al., 2021). La maladie est toujours présente parfois de manière invasive, à d’autres moments de manière plus subtile ; mais des symptômes peuvent ressurgir à tout instant. Les personnes doivent alors « apprendre » à composer, à vivre avec cette imprévisibilité qui est inhérente à la maladie. Dans ce contexte, « prendre soin de soi et de sa santé », c’est par exemple, rester actif pour réduire la fréquence de certains symptômes moteurs, prendre ses médicaments régulièrement et aux heures prescrites, ou trouver des solutions pour gérer les périodes « off ». Dans ce cas l’autosoin implique des personnes, un corps, des symptômes, des médicaments, des conseils ou informations pratiques, des technologies (montre connectée ou autres), autant d’actants (Latour, 1987) qui vont faire une différence (Danholt et Langstrup, 2012 ; Mol 2002). Par conséquent, l’autosoin est une pratique située et distribuée au cours de laquelle les personnes apprennent à interpréter des changements corporels, à donner sens à des symptômes fluctuants, afin d’ajuster ou adapter leurs activités quotidiennes et maintenir ainsi un bien-être physique ou émotionnel. Dans cette perspective, l’autosoin n’est pas conçu uniquement comme une capacité de la personne à « prendre soin d’elle-même », mais comme un travail relationnel, situé qui mobilise des agencements sociotechniques.
eCARE-PDTM UN COMPAGNON NUMÉRIQUE POUR SOUTENIR L'AUTOSOIN
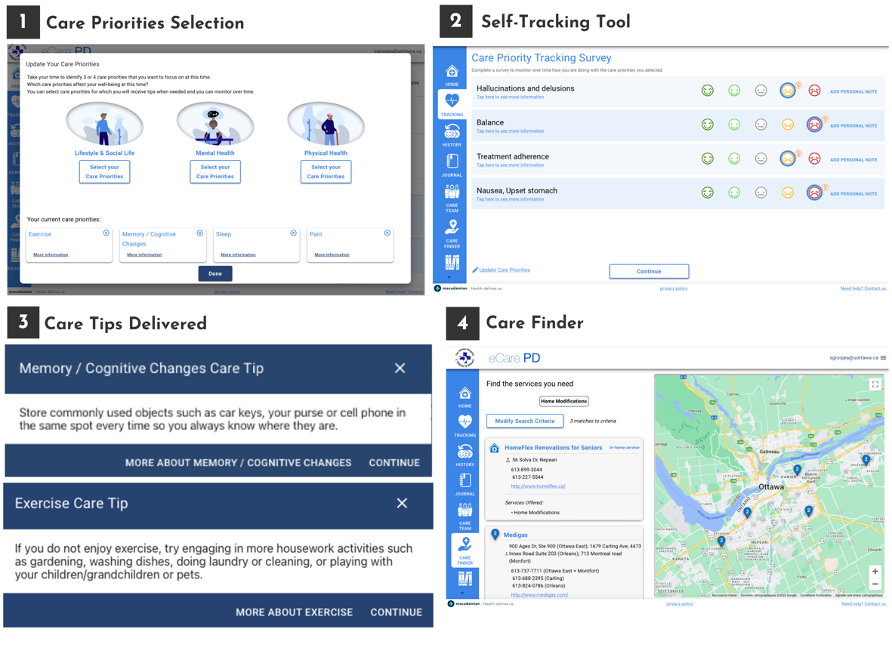
eCARE-PDTM regroupe plusieurs fonctionnalités complémentaires permettant aux utilisateurs de documenter et monitorer leurs symptômes moteurs on moteurs, mais aussi d’autres priorités de soins (ex., rester actifs et autonomes, gérer ses médicaments et leurs effets secondaires, etc.), de visualiser l’évolution de certains symptômes, et de recevoir des suggestions de soins ou d’actions concrètes (ex., exercices de relaxation, conseils pratiques pour s’habiller seule) adaptées à leurs priorités.
Les principales fonctionnalités de eCARE-PDTM
Pour utiliser eCARE-PDTM, l’utilisateur commence par définir son profil et ses besoins en identifiant des priorités de soins (Care Priorities Selection), par exemple : rester actif, améliorer son sommeil, réduire les risques de chutes dues aux symptômes moteurs ou encore poursuivre ses passe-temps malgré les symptômes. eCARE-PDTM collecte ensuite des données de santé provenant soit d’une montre connectée ou de l’autodéclaration de l’utilisateur (Self-Tracking Tool). En retour, celui-ci va recevoir des messages personnalisés (Care Tips Delivered) sous la forme de conseils de soins et de recommandations. L’utilisateur a également accès à des tableaux et graphiques qui lui permettent de visualiser l’évolution de ses données de santé et, s’il le souhaite, de les partager avec son équipe soignante (Figure 1).
Figure 1 – Exemples de fonctionnalités de eCARE-PD
Des cycles itératifs intégrant études d’usage et phase de co-conception
Dans le cadre de ce projet, nous avons adopté une perspective sociotechnique avec pour ambition de co-concevoir une technologie non seulement pour les personnes vivant avec la maladie de Parkinson, mais avant tout avec elles (Peine et Herrmann, 2012 ; Grosjean et al., 2022). Les chercheurs soutiennent depuis longtemps l’idée que les interactions entre conception et usage sont essentielles dans le développement des technologies de santé, et que l’implication des utilisateurs conduit à une meilleure intégration de ces technologies dans les contextes d’usage prévus (Oudshoorn et Pinch, 2003 ; Van Loon et al., 2014).
Le but de cette démarche itérative et participative était d’appréhender les relations complexes entre les dimensions technologiques et sociales afin de comprendre comment eCARE-PDTM pouvait s’intégrer dans le quotidien des personnes vivant avec la maladie de Parkinson et soutenir leurs pratiques d’autosoin. Un principe clé a été de se concentrer sur les expériences de vie avec la maladie (Grosjean et al., 2021; Sendra et al., 2022) afin de s’engager dans la définition d’objectifs de soin en collaboration avec une équipe interdisciplinaire composée d’infirmières, de neurologues, de développeurs et designers. Pour ce faire, le processus de conception a impliqué diverses parties prenantes afin d’examiner les interactions entre les personnes et leur contexte médical, social lors de l’utilisation d’une technologie de santé (Bødker et al., 2009 ; Van der Velden et Mörtberg, 2015). Il n’est pas rare que les patient·es soient considéré·es comme des informateurs plutôt que comme des parties prenantes dans le processus de conception. Cependant, les soins centrés sur le/la patient·e nécessitent un changement fondamental dans la manière dont les technologies de santé sont conçues. Dans le cadre de notre approche, la co-conception de eCARE-PDTM a fait l’objet de nombreuses itérations entre 2019 et 2025.
Le premier cycle de co-conception (2019-2021) a donné naissance à un prototype (eCARE-PD, version 1.0). Celui-ci offrait aux personnes la possibilité d’identifier des priorités de soins (par exemple, gérer l’anxiété ou des problèmes de sommeil) et d’accéder à une bibliothèque améliorée de conseils éducatifs sur la maladie de Parkinson, ainsi que des liens vers d’autres ressources recommandées sur Internet. Une première étude d’usage (menée en 2021-2022) impliquant un échantillon de patient·es a permis d’identifier certains problèmes clés et de proposer des améliorations. Les résultats de cette étude ont été publiés dans Grosjean et al., 2022.
À la suite de cette première étude d’usage, une nouvelle version de eCARE-PDTM (version 2.0) a été développée lors d’un second cycle de co-conception (2021-2022). Cette version 2.0 (Figure 1) intègre de nouvelles fonctionnalités comme une fonction de géolocalisation des ressources (Care Finder) pour faciliter la navigation dans les services offerts au sein de la communauté et à proximité du domicile des personnes. La nouvelle version d’eCARE-PDTM a également la possibilité d’intégrer des données provenant de dispositifs portables (ex., montres connectées) pour collecter automatiquement des informations sur son sommeil (problème important pour les personnes vivant avec la maladie de Parkinson) ou l’exercice. C’est donc la version 2.0 de eCARE-PDTM qui a fait l’objet d’une seconde étude d’usage en utilisant la méthode du journal d’usage.
La méthode du « journal d’usage » (ou Usage Diary Method)
Le journal d’usage est une méthode qualitative utilisée en sciences sociales (Hyers, 2018 ; Bolger et al., 2003 ; Jarrahi et al., 2021) et en interaction homme-machine (Jokela et al., 2015 ; Bardot et al., 2022) pour examiner les interactions des utilisateurs avec une technologie tout en recueillant des données sur leur vécu et expérience lors d’un usage en situation réelle sur plusieurs semaines. Cette méthode contribue à saisir des pratiques réelles et situées sur la base d’une autoévaluation par les participant·es de l’usage (ou du non-usage) qu’ils font d’une technologie. Ainsi, elle fournit des données sur l’évolution des usages dans le temps et la manière dont les utilisateur/trices interagissent avec la technologie au fil du temps. Dans cette étude, il a été demandé aux personnes (patient·es etou aidant·es) de noter chaque semaine leurs activités, interactions, expériences, pensées et détails contextuels lorsqu’elles utilisaient (ou non) eCARE-PDTM. La collecte des données a eu lieu de décembre 2023 à juin 2024.
Déroulement de la collecte de données
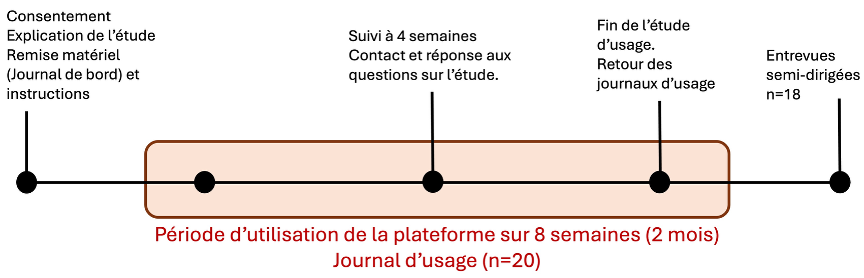
Nous avons jumelé la méthode du journal d’usage (n=20) avec des entrevues semi-dirigées (n=18) (Figure 2). Au début de l’étude, chaque participant·e recevait des instructions quant à leur participation à ce protocole de recherche, un lien de connexion à eCARE-PDTM et un journal d’usage à compléter chaque semaine pendant une période de 8 semaines. Différents types de données ont été recueillis : données démographiques (par exemple, âge, stade de la maladie, sexe), descriptions textuelles des activités et des expériences, échantillons de conseils/ressources de soins fournis par eCARE-PDTM, réactions et réflexions émotionnelles, et entretiens semi-structurés enregistrés (à la fin de la période d’utilisation).
Figure 2 – Déroulement de l’étude
Au total, 20 participant·es ont été impliqué·es dans l’étude, 18 ont rempli les journaux d’usage qui leur ont été envoyés à domicile (Tableau 1). Les journaux ont été structurés de manière à guider la réflexion et à permettre à chacun de documenter ses usages et de partager ses expériences.
Tableau 1 – Profil des participant·es

Ainsi, chaque semaine, les participant·es renseignaient leur journal d’usage (Figure 3), à savoir : (a) la fréquence d’utilisation de eCARE-PDTM (nombre de jours) et procédaient à une évaluation globale de leur satisfaction, (b) donnaient des exemples détaillés d’usage (une question ouverte les invitait à décrire un cas concret d’usage en mentionnant le contexte, déroulé et le ressenti), et finalement (c) ils ou elles étaient invité·es à faire une capture écran d’une information ou fonctionnalité qu’ils jugeaient plus ou moins utile. Autrement dit, le journal encourageait les participant·es à partager des anecdotes positives ou négatives, à décrire des problèmes, à « mettre en récit » (visuellement ou par écrit) leurs usages, mais aussi leurs interactions avec eCARE-PDTM.
Figure 3 – Exemples d’extraits de journaux d’usage

Des entretiens semi-structurés ont été menés à la fin de l’essai à domicile. Tous les entretiens ont été menés à distance pour permettre aux participant·es vivant dans des régions éloignées de participer à l’étude. La durée des entretiens était comprise entre 45 et 75 minutes.
Le journal partagé par les participant·es et les enregistrements audios des entretiens ont été retranscrits. Toutes les transcriptions ont été analysées en suivant les principes de l’analyse thématique réflexive qui comprend six phases récursives et itératives (Campbell et al., 2021 ; Braun et al., 2022, 2023, 2024) : 1) familiarisation avec les données, génération de codes initiaux, 2) génération de thèmes (initiaux), 3) examen des thèmes, 4) définition, 5) dénomination des thèmes, et 6) production du rapport. Le processus réflexif qui est central dans ce type d’analyse amène les chercheurs à lier les thèmes à des questions de recherche. Dans notre cas, l’analyse a été guidée par trois questions : qu’est-ce qui motive ou encourage les personnes vivant avec la maladie de Parkinson à utiliser eCARE-PDTM ? Comment l’utilisent-ils pour soutenir leurs pratiques d’autosoins ? Quels sont les facteurs qui peuvent entraver ou faciliter l’utilisation de eCARE-PDTM ? L’analyse thématique réflexive a conduit à la création d’une carte thématique composée de thèmes et de sous-thèmes qui ont été liés aux questions de recherche, mais aussi entre eux (Figure 4).
Figure 4 – Carte thématique issue de l’analyse
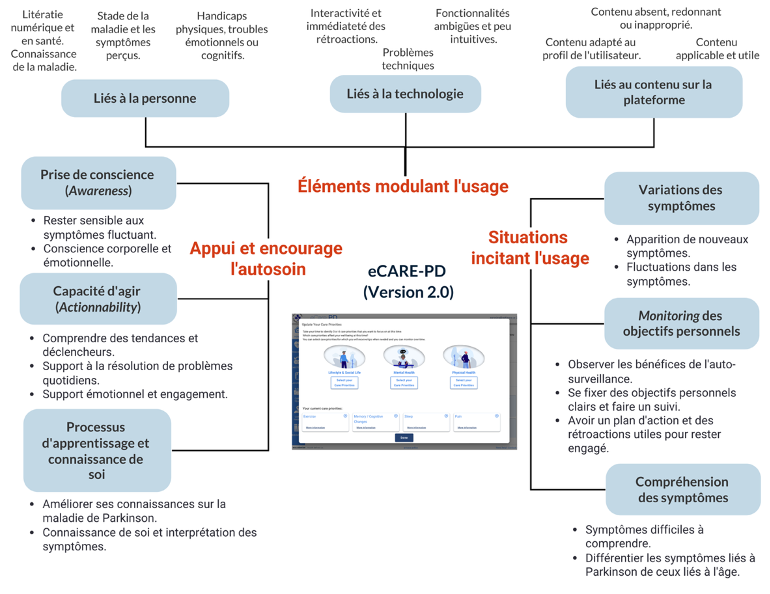
Nos résultats permettent de mettre à jour des usages variés révélant des pratiques d’autosoins ancrées dans des réalités multiples et complexes. L’analyse des journaux d’usage et des entrevues montre notamment que l’autosoin soutenu par eCARE-PDTM renvoie à différentes actions :
- Être alerte et développer une « prise de conscience » (awareness) des changements corporels, des manifestations physiques/psychiques de la maladie.
- S’adapter et développer une capacité d’agir sur des symptômes variables et un corps imprévisible.
- Avoir une meilleure connaissance de soi et de sa maladie.
Les utilisateurs identifient aussi des entraves à son usage sur le long terme qui sont liées à des émotions (ex., crainte d’être confronté à un futur pour les personnes nouvellement diagnostiquées ou ayant peu de symptômes) ou au contenu des messages/conseils de soins qui manquent de personnalisation (ex., manque de pertinence des conseils de soins pour les personnes vivant depuis plusieurs années avec la maladie).
Dans cet article, nous ne détaillerons pas l’ensemble des résultats – qui ont fait l’objet d’une publication (Grosjean et al., 2025), mais nous porterons une attention plus spécifique sur la manière dont eCARE-PDTM accompagne le processus d’autosoin. Nous verrons notamment que l’autosoin (« prendre soin de soi ») dans ce cas va bien au-delà d’une logique d’autosurveillance ou de suivi des symptômes.
"PRENDRE SOIN DE SOI" AVEC eCARE-PDTM ?
Les participant·es à l’étude ont identifié des situations ou des évènements qui les ont incités ou motivés à utiliser eCARE-PDTM, à savoir (Figure 4) : l’apparition de nouveaux symptômes ou des fluctuations dans des symptômes existants, un besoin de se concentrer sur des priorités qui leur sont personnelles, de se fixer des buts et d’en faire un suivi, mais aussi de comprendre tout simplement une maladie imprévisible et complexe. Bien souvent un nouveau symptôme ou une difficulté inattendue les incitent à rechercher des réponses ou des solutions pratiques sur la plateforme :
Quand mes muscles me faisaient mal après un ajustement de médicaments, j’ai consulté la plateforme pour trouver des solutions. (E1 - Entrevue)
Nous porterons une attention particulière aux formes de « bricolage » qui participent à la constitution des pratiques d’autosoin, dans un contexte marqué par l’imprévisibilité des trajectoires de la maladie de Parkinson (Grosjean et al., 2021). Il apparaît ainsi qu’émerge une logique de l’autosoin fondée sur un processus d’ajustement constant aux variations corporelles. Autrement dit, cette logique invite à reconnaître que vivre avec une maladie chronique comme Parkinson exige une vigilance continue à l’égard d’un corps à la fois « multiple » (Mol, 2002) et instable, ainsi qu’une capacité à opérer des ajustements quotidiens.
Prendre soin d’un corps « multiple » (Mol, 2002) avec eCARE-PDTM
Lors de l’étude, les récits partagés par les participant·es rendent visible un corps « multiple » (Mol, 2002), c’est-à-dire un corps imprévisible, incontrôlable ou contrôlé (avec les traitements), un corps mesuré ou ressenti, etc.
Une participante partage son expérience, raconte son corps dans son journal d’usage afin de souligner que les conseils qu’elle reçoit de la plateforme ne sont pas adaptés à ce corps qui prend du poids, un corps qu’elle ne contrôle plus :
J'ai pris énormément de poids depuis mon diagnostic. J'étais coureuse et je faisais du vélo partout en ville. Je ne peux plus rien faire de tout ça, en plus mes médicaments me donnent de terribles maux d'estomac. J'ai l'impression de manger constamment. Mais tous les conseils de soins que je reçois portent sur comment prendre du poids. (P04 - Journal d'usage)
D’autres participant·es, vont mettre en avant un corps supposé être contrôlé par les médicaments, mais qui ne l’est pas, ou alors, un corps mesuré afin de mieux le comprendre. Or ces corps cohabitent, se manifestent de différentes manières (tremblements, douleurs, perte d’équilibre) et parfois échappent à la personne. Par exemple, le témoignage ci-dessous illustre les compromis difficiles que la personne doit faire entre traiter la dyskinésie - qui génère des tremblements - et les douleurs musculaires que lui procurent les médicaments. Et face à cette situation, la personne se tourne vers eCARE-PDTM pour tenter de trouver des solutions.
Il y a un mois, j'ai commencé avec [nom du médecin], là. Il a changé mes médicaments pour que je ne fasse plus de dyskinésie évidemment, mais ça m'a causé plus de tremblements. Donc j’avais plus mal aux muscles. Alors, là, je suis allé sur la plateforme spécifiquement pour voir ce qui pourrait m'aider. (E1 - Entrevue)
Dans cet autre extrait (P05), la personne développe un suivi personnel de ses symptômes qui montre la variabilité temporelle de ceux-ci, ce qui l’amène à devoir naviguer entre des priorités multiples et changeantes.
J'ai suivi l’historique de mes symptômes et j'ai constaté qu'ils étaient plus variables que je ne le pensais. J'ai du mal à décider quel symptôme prioriser, car chaque symptôme nécessite une attention particulière. (P05 – Journal d’usage)
Ces expériences illustrent des réalités vécues, celles de corps qui appellent des négociations et des ajustements continuels. Par conséquent, l’autosoin exige de composer avec un corps multiple et eCARE-PDTM offre une pluralité d’outils qui permettent aux utilisateurs de naviguer entre ses corps : le corps-vécu tel que mis en récit dans la fonctionnalité « Diary » intégrée à la plateforme, le corps-mesuré via la montre connectée ou les outils de self-tracking ou le corps-anticipé lors de la réception des conseils de soins et de ressources (care tips) qui invitent à l’action pour tenter de mieux s’adapter à ce corps changeant.
Par exemple, des outils d’autosuivi (self-tracking tools) sont utilisés pour voir des variations d’un corps imprévisible, pour surveiller des symptômes d’un corps incontrôlable ou comprendre des tendances ou schémas d’un corps qui évolue.
Le tracking est ce que j’utilisais le plus que tous les autres, spécialement quand je combine history avec tracking, Je peux voir des variations dans mes symptômes. (E4 - Entrevue)
Le tracking, j’ai aimé ça. Je l’ai utilisé. C’est pas mal la chose que j’ai utilisée le plus. […] Le tracking, c’est que je pouvais voir ma progression. Je parle toujours de douleur, mais c’est pas mal l’un de mes symptômes principaux. Ça, puis stiffness. Donc le tracking me permettait de voir si j’ai eu une bonne semaine ou je m’imagine que j’ai une bonne semaine. J’ai pu comprendre la douleur un peu mieux. J’ai été capable de l’expliquer un peu mieux, mais à part ça, non. (E5 - Entrevue)
Les outils d’autosuivi encouragent les patient·es – mais aussi les aidant·es - à prêter attention aux signaux de leurs corps et à mieux comprendre leurs symptômes. Les graphiques et historiques transforment les ressentis en données tangibles et les utilisateurs mobilisent ses informations pour identifier des tendances. Comme l’écrit Andrieu « le self-tracking implique une autoréflexivité qui fait le lien entre quantité de données et le vécu qualitatif » (2016, p.258). Par conséquent, voir une différence entre le ressenti objectivé et le ressenti subjectif va indéniablement reconfigurer le ressenti subjectif de la maladie. eCARE-PDTM semble être en mesure d’accompagner cette forme d’autorégulation, autrement dit de favoriser une correspondance entre – par exemple – la fatigue ressentie et la qualité du sommeil qui peut être suivi via la montre connectée que certain·es patient·es utilisent. Dans ce cas, ressentir et prendre conscience de ce corps multiple et changeant, c’est établir une relation entre le corps-vécu (ressenti) et le corps-mesuré (via la mesure objective). Pour les participant·es à l’étude, cette prise de conscience impliquait de développer une compréhension nuancée de la maladie et de ses manifestations par une surveillance attentive à des changements corporels, des sensations ou une évaluation de la réaction du corps à de nouveaux médicaments ou à la modification de certains aspects du mode de vie.
Je trouve qu’il est plus utile de prêter attention à la façon dont mon corps se sent d’un moment à l’autre. J’ai également l’impression que le stress aggrave mes symptômes cette semaine (P05 - Journal d’usage).
L’extrait ci-dessous (E1) illustre la coexistence de plusieurs corps et souligne comment eCARE-PDTM permet à la personne de prendre conscience d’un problème de sommeil en comparant ses impressions, son vécu subjectif (corps-ressenti) avec les données objectives collectées par sa montre connectée (corps-mesuré). La confrontation avec des données quantifiées est un moyen d’objectiver des sensations et peut permettre de mieux comprendre certains symptômes. Le self-tracking ne remplace pas l’expérience subjective, mais permet de créer un dialogue entre le corps-ressenti et le corps-mesuré.
Hum, je pense qu’il y avait un élément de curiosité dans le suivi des informations Fitbit sur le graphique. J’étais un peu curieuse de voir ce que faisait mon sommeil parce que parfois, par exemple, mon sommeil indiquait que j’avais dormi trois ou quatre heures, quel que soit le nombre d’heures de sommeil, mais que j’étais encore fatiguée, ou d’autres jours où j’avais beaucoup dormi, je me réveillais reposée, ou vice versa. C’était donc curieux. J’étais un peu curieuse, vous savez ? Parce que je sais comment je me sens le matin, mais c’est intéressant de voir ce que l’ordinateur dit de ce que je fais. (E1 – Entrevue)
E1 exprime une curiosité qui ici transforme l’autosoin en une pratique d’enquête sur soi-même. eCARE-PDTM contribue à créer un espace de négociation et les outils de self-tracking permettent à la personne d’explorer les écarts entre ses différents corps. Les données quantifiées (corps-mesuré) ne hiérarchisent pas les expériences vécues (corps-ressenti), mais enrichissent la compréhension de patterns corporels complexes. Ce processus illustre comment l'autosoin équipé consiste moins à contrôler ou optimiser un corps qu'à coordonner différentes sources d'information corporelle pour naviguer plus finement dans l'expérience quotidienne de la maladie chronique.
Certaines personnes semblaient ne pas faire confiance à leur capacité à évaluer subjectivement leurs symptômes (corps-ressenti) et ont utilisé une autre fonctionnalité offerte par la plateforme (le « Diary ») pour mettre en récit des expériences, partager des émotions (corps-narré). Ils doivent alors composer avec des versions dissonantes de leur propre corps. eCARE-PDTM devient alors un acteur qui va leur permettre de construire du sens en agissant, racontant, sélectionnant et priorisant. Voici ce que disent les patient·es lors des entrevues à propos de leur usage de la fonctionnalité « Diary ».
Le journal est utile pour écrire ce qui se passe au jour le jour, comme la douleur ou le sommeil. (E2 - Entrevue)
Je pouvais voir les jours où j’avais moins mal, ce qui m’encourageait. (E12 - Entrevue)
Leur objectif est de documenter des changements, de détecter des tendances, ou tout simplement de se souvenir d’évènements. Cette fonctionnalité est aussi utilisée comme un espace pour exprimer des ressentis, des émotions ou réfléchir sur des éléments qui pourraient influencer certains symptômes.
Écrire dans le journal m’a permis de gérer mes frustrations sans avoir à en parler à ma famille. (E3 - Entrevue)
Voir que j’avais des journées meilleures me donnait un sentiment de progrès. (E9 - Entrevue)
Ces extraits ci-dessus illustrent la manière dont le « Diary » contribue à rendre visible un corps-vécu (E2, E12), un corps-ressenti (E3), un corps-contrôlé (E9) et ainsi aider les patient·es à voir autrement leur corps, en soulignant ce qui change ou s’améliore. L’écriture ne documente pas uniquement des symptômes, elle fait aussi émerger de nouvelles versions du corps. Par exemple, le témoignage ci-dessous de E5 illustre le fait que prendre le temps de raconter ce corps permet de rendre visible des « spécificités » - pour reprendre le terme utilisé par E5 – corporelles comme la douleur et ses nuances (c’est plus musculaire, c’est plus tight). L’usage du « Diary » produit ici de nouveaux corps à connaître et avec lesquelles négocier.
J’avais choisi la douleur pour en fait comprendre certaines choses par rapport à ma douleur. Comme j’écrivais, la douleur, c’est plus musculaire, c’est plus, je me sens plus tight, comme j’aurais dit en anglais. J’ai pu voir des spécificités sur certaines choses que je n’aurais pas pensé. Je ne suis pas une personne qui aime écrire des choses par rapport à moi. Ça m’a forcé à le faire, puis à comprendre aussi. Comme ma mobilité, il y a des jours que ça disparait, des jours que ça n’allait pas bien. Ça m’a fait comprendre pourquoi ça n’est pas bien. (E5 - Entretien)
Comme nous l’avons vu, la fonctionnalité « Diary » intégrée à eCARE-PDTM offre un espace de réflexion qui permet aux patient·es de documenter et d’interpréter des symptômes, et d’avoir un aperçu de leurs ressentis dans le temps, de leurs émotions et des changements corporels; le tout contribuant à donner sens à ces expériences subjectives et vécues.
Comme je viens de le dire, c’était une période intéressante. C’était intéressant d’avoir, tous les jours ou tous les deux jours, une sorte d’examen approfondi de ce que je ressentais à propos de la journée et des événements qui s’étaient produits et de comment j’allais, et de comparer cette journée à celle d’hier. (E9-Entrevue)
Prendre soin d’un corps multiple avec eCARE-PDTM, c’est donc reconnaître que ce corps imprévisible et variable peut se manifester dans des registres variés : le corps-ressenti (douleur, fatique), le corps-mesuré (graphiques), le corps-narré (« Diary ») et le corps-anticipé (conseils projetant vers des actions futures). En offrant un espace où ces multiples versions du corps de la personne peuvent coexister, eCARE-PDTM reconfigure l’autosoin en un processus adaptatif afin de « faire avec » ces corps multiples.
Agencement sociotechnique comme producteur d’une « conscience corporelle » (bodily awareness) et de pratiques d’autosoin
Les participant·es ont souligné que eCARE-PDTM leur permettait de prendre conscience de l’impact de la maladie sur leur corps, de ses manifestations parfois subtiles et d’être plus alerte sur ce qu’ils pouvaient ressentir.
Je suis devenu beaucoup plus conscient. C’était très important pour moi - je veux dire, j’ai toujours été actif, mais c’était plus important pour moi de m’assurer que je faisais quelque chose chaque jour. (E11- Entrevue)
Les pateint·es utilisent le terme ‘aware’ ou conscient·e pour souligner le fait que la plateforme les a sensibilisé.es à des conduites à tenir.Elle leur permet de prêter attention à des aspects qui, peut-être, ne leur semblaient pas aussi importants auparavant ou alors de mieux interpréter certaines sensations corporelles.
Ça m’a aussi sensibilisé à un point tel que je suis beaucoup plus prudent parce que je sais que je me sentais bien, mais que je ne suis peut-être pas aussi alerte, que mes réflexes ne sont probablement pas aussi bons qu’ils l’étaient avant la maladie. (E12 - Entrevue)
eCARE-PDTM les aide à être attentifs à certains symptômes et à « prendre conscience » de leur importance ou de la manière dont ils peuvent les contrôler.
En utilisant le suivi, j’ai réalisé que j’avais de la douleur (serrement) tous les jours et que je n’avais pas réalisé auparavant à quel point j’étais serré (E7 - Entrevue).
Cette conscience corporelle qu’ils développent englobe la perception et la compréhension consciente de leur état physique, y compris les sensations et les fonctions corporelles. Elle implique une compréhension holistique de la façon dont le corps réagit à l’exercice, aux traitements et se transforme, en particulier dans le contexte de la maladie de Parkinson (Ghielen et al., 2017). C’est en quelque sorte « se ressentir soi-même », c’est-à-dire être alerte, sentir des changements et comprendre des transformations subtiles. C’est un corps dysfonctionnel qu’il faut réapprivoiser, mais aussi un corps en transformation qu’il s’agit de comprendre. Pour ce faire, eCARE-PDTM encourage les personnes à observer leurs symptômes pour détecter des anomalies, des schémas ou identifier des habitudes qui influencent leur bien-être.
Cette conscience corporelle qu’ils ou elles développent fait référence à leur capacité à ressentir, reconnaître des signaux et interpréter des changements physiques, des symptômes, ce qui est essentiel pour une gestion efficace de la maladie (Choo et al., 2020 ; Green et al., 2023). La reconnaissance des symptômes incite les patient·es à prendre des mesures d’autosoins, ce qui renvoie à la fois la capacité à les détecter, mais aussi de leur donner sens (Riegel et al., 2022).
Ajoutons à cela que cette conscience corporelle émerge de la relation à eCARE-PDTM, plus précisément dans la relation aux données qui objectivent des ressentis, au « Diary » qui met des mots sur des émotions, ou aux graphiques qui révèlent des tendances. Chaque composante de cet agencement participe activement à l’émergence d’une conscience corporelle qui n’est pas le résultat d’une introspection individuelle, mais d’agencements sociotechniques qui rendent visible ce qui est parfois difficilement perceptible. Ces agencements fonctionnent par traductions successives (Latour, 1987) - par exemple, des sensations corporelles qui deviennent des données quantifiées, données qui se transforment en graphiques et font émerger des patterns, le tout générant des conseils de soins et des recommandations – qui configurent de nouvelles modalités d’attention.
Grâce au journal, j’ai remarqué que je dormais mieux les jours où je marchais plus longtemps. (E12 – Entrevue)
E12 témoigne que le journal (« Diary ») agit ici comme un médiateur qui permet d’établir des corrélations temporelles entre des pratiques d’autosoin (marcher et rester actif) et des sensations (dormir mieux). Les pratiques d’autosoin relèvent alors d’une capacité à mobiliser et coordonner divers actants qui sont au cœur de cet agencement (montres connectées, données, conseils de soins, Diary, etc.).
Cela m’a fait réfléchir à ce que je pouvais améliorer, comme m’asseoir correctement pour éviter des douleurs. (E6 – Entrevue)
eCARE-PDTM agit comme un actant, un compagnon numérique qui rend possible l’émergence d’une conscience corporelle et la mise en place de pratiques d’autosoin. Les données objectivées par la montre connectée ou l’outil de self-tracking, qui sont ensuite traduites en graphiques, invitent l’utilisateur·trice à ajuster ses pratiques d’autosoins. Les conseils reçus de la plateforme (« care tips ») agissent en cadrant l’attention de la personne sur un aspect de ses priorités de soins et ainsi en structurant sa routine quotidienne. Le journal (« Diary »), quant à lui, joue le rôle de médiateur actif (e.g. E7 explique avoir pris conscience de la fréquence de ses douleurs) qui via des traces écrites recontextualise des sensations ou des symptômes dans le temps. C’est à travers cet agencement composé de corps, d’une montre connectée, d’une interface graphique, de conseils (« care tips ») et d’un journal, que chaque élément participe de l’émergence de pratiques d’autosoin à la fois situées dans une histoire de vie avec la maladie, mais aussi distribuées sur diverses entités humaines et non-humaines. Autrement dit, l’autosoin ne doit pas être pensé comme une responsabilité individuelle, mais plutôt comme une écologie de pratiques distribuées où humains et non-humains participent conjointement à la production d’une conscience corporelle appelant des ajustements quotidiens.
Une logique d’autosoin qui privilégie l’adaptation continue
eCARE-PDTM joue le rôle d’un compagnon numérique qui soutient une démarche d’autosoin privilégiant l’adaptation continue. C’est en cherchant à comprendre comment leurs symptômes évoluent, à tester des routines ou à réajuster des comportements, voire à reconnaître des déclencheurs de symptômes, que les patient·es donnent sens à des changements corporels variables et imprévisibles.
La sensibilisation accrue à des schémas (patterns) via des graphiques, des métriques permet aux patient·es de faire des choix en intégrant une routine d’exercice à leur quotidien ou de se sentir mieux équipé.es pour anticiper et gérer des fluctuations dans leurs symptômes. Ainsi, ces données leur permettent d’identifier des priorités et de guider certains de leurs choix de soins.
Cela m’a poussé à intégrer plus d’étirements dans ma routine quotidienne pour éviter la rigidité (E4 – Entrevue)
Je me sens plus en contrôle, car je comprends le pourquoi derrière mes mauvaises journées. (E14- Entrevue)
La plateforme aide aussi à identifier des déclencheurs spécifiques de leurs symptômes et d’en évaluer les conséquences.
J’ai compris que je devais éviter de manger trop rapidement pour ne pas aggraver mes problèmes de déglutition. (E6 - Entrevue)
Le journal m’a aidé à comprendre que mon équilibre était mauvais quand je sautais des repas (E2 – Entrevue)
Tout ceci renforce l’engagement envers l’autosoin, comme le disent ces deux patient·es.
Voir mes progrès dans mes données à renforcer mon engagement à faire de l’exercice régulièrement (E2 – Entrevue)
Le tracking me donne la discipline pour respecter ma routine quotidienne (E7 – Entrevue)
De nombreux patient·es disent apprécier le sentiment de contrôle que procure l’usage de eCARE-PDTM. Ils ou elles considèrent avoir entre les mains un outil fiable qui leur apporte des réponses à certaines de leurs questions ou problèmes spécifiques.
J’ai l’impression de mieux contrôler la situation. J’ai vraiment envie d’aller de l’avant. (E11-Entrevue)
C’est quelque chose que... c’est rassurant d’avoir autant d’outils que possible. Il est rassurant de savoir qu’ils existent. C’est un autre outil pour obtenir des informations et de l’aide (E1-Entrevue).
Dans le contexte de la maladie de Parkinson, l’autosoin privilégie l’adaptation pragmatique aux variations corporelles. Le contrôle recherché n’est pas d’éliminer les « mauvaises journées », mais de mieux naviguer avec elles. eCARE-PDTM permet aux personnes de cultiver une conscience corporelle (mes tremblements augmentaient quand j’étais stressée), favorise l’expérimentation prudente (intégrer plus d’étirements dans sa routine), et soutien l’ajustement progressif. Les données ne servent pas uniquement à objectiver un corps, mais à enrichir une forme de connaissance intime d’un corps-ressenti qu’il faut apprendre à accompagner. Cette logique d’autosoin transforme en quelque sorte l’incertitude inhérente à cette maladie en ressource pour l’apprentissage. Plutôt que de valoriser ou promettre une maîtrise sur la maladie, il s’agit de valoriser une forme de « sagesse pratique » qui permet de composer avec l’imprévisibilité. Le sentiment de contrôle exprimé par les participant·es relève d’une capacité à répondre à des besoins changeants d’un corps multiple. Ainsi, eCARE-PDTM ne se contente pas d’équiper l’autosoin, mais reconfigure les modalités mêmes de l’autosoin dans le cadre de cette maladie chronique en privilégiant l’adaptation continue au contrôle et l’attention partagée - entre le patient, les aidants et les outils constituant le dispositif d’autosoin - à l’autonomie individuelle.
CONCLUSION
Nous avons donc pu révéler une logique d’autosoin qui ne se limite pas à une responsabilité individuelle, mais naît d’un agencement sociotechnique impliquant un corps multiple, une montre connectée, des données, graphiques, récits consignés dans le Diary et des conseils (care tips). Le tout interagit pour accompagner un processus d’ajustement permanent à la maladie et ses modes d’expressions (ex., symptômes moteurs, non moteurs, imprévisibilité, variabilité temporelle). Les patient·es développent alors des pratiques de « bricolage » - mixant surveillance connectée et graphique, narrations et vécus subjectifs, conseils et micro-ajustements pragmatiques - qui privilégient la compréhension sensible d’un corps multiple (Mol, 2008; Andrieu, 2016). En résumé, eCARE-PDTM a le potentiel d’améliorer la conscience corporelle et l’adaptation à l’imprévisibilité et variabilité de la maladie de Parkinson en offrant un espace de négociation avec un corps multiple.
Ces constats appellent à repenser la conception de technologies d’autosoin selon une logique de « compagnonnage numérique » plutôt que télésurveillance. Ainsi eCARE-PDTM comme compagnon numérique doit : (i) s'adapter aux trajectoires évolutives en intégrant des capacités d'apprentissage pour ajuster les conseils selon les changements de priorités de soins, (ii) soutenir le « bricolage » en offrant des fonctionnalités modulaires et permettre aux utilisateurs de sélectionner les outils et fonctionnalités qui leur conviennent le mieux, (iii) cultiver l’émergence d’une conscience corporelle en développant des outils qui supportent la reconnaissance des patterns individuels et accompagnent les micro-ajustements nécessaires et (iv) favoriser l'expérimentation prudente en proposant des conseils de soins et des ressources adaptées. La prochaine itération d'eCARE-PDTM (version 3.0) devra donc intégrer ces enseignements lors du développement d’un système de recommandation conversationnel – reposant sur l’IA - capable d'apprendre des trajectoires individuelles (Grosjean et al., 2025). Au-delà des améliorations techniques, c'est une logique d’autosoin qui se doit d’être matérialisée dans une technologie capable d'accompagner la complexité du vivre-avec une maladie chronique et évolutive telle que Parkinson, en privilégiant l'adaptation continue et en soutenant l’attention distribuée.
BIBLIOGRAPHIE
Andrieu (2010). Body Agency et Autosanté. Recherches et Éducations, n.3, p.239-260.
Andrieu, B. (2016). L’osmose technique avec son corps viv@ant: une auto-santé connectée du patient immersif. L’évolution psychiatrique, 81, p.253-265.
Bardot, S. et al. (2022) ‘One Ring to Rule Them All: An Empirical Understanding of Day-to-Day Smartring Usage Through In-Situ Diary Study’, Proc. ACM Interact. Mob. Wearable Ubiquitous Technologies, 6(3), pp. 1–20. doi: https://doi.org/10.1145/3550315
Barrachina-Fernández, M. et al. (2021) ‘Wearable Technology to Detect Motor Fluctuations in Parkinson’s Disease Patients: Current State and Challenges’, Sensors, 21(12), p. 4188. doi: https://doi.org/10.3390/s21124188
Bloem, B. R., Henderson, E. J., Dorsey, E. R., Okun, M. S., Okubadejo, N., Chan, P., ... & Munneke, M. (2020). Integrated and patient-centred management of Parkinson's disease: a network model for reshaping chronic neurological care. The Lancet Neurology, 19(7), 623-634.
Bødker, K., Kensing, F. and Simonsen, J. (2009) Participatory IT Design: Designing for Business and Workplace Realities. MIT Press.
Bolger, N., Davis, A. and Rafaeli, E. (2003) ‘Diary methods: capturing life as it is lived’, Annual Review of Psychology, 54, pp. 579–616. doi: https://doi.org/10.1146/annurev.psych.54.101601.145030.
Braun, V. et al. (2022) ‘Doing Reflexive Thematic Analysis’, in S. Bager-Charleson and A. McBeath (eds) Supporting Research in Counselling and Psychotherapy: Qualitative, Quantitative, and Mixed Methods Research. Cham: Springer International Publishing, pp. 19–38. doi: https://doi.org/10.1007/978-3-031-13942-0_2.
Braun, V. and Clarke, V. (2024) ‘Supporting best practice in reflexive thematic analysis reporting in Palliative Medicine: A review of published research and introduction to the Reflexive Thematic Analysis Reporting Guidelines (RTARG)’, Palliative Medicine, 38(6), pp. 608–616. doi: https://doi.org/10.1177/02692163241234800
Braun, V., Clarke, V., Hayfield, N., Davey, L., & Jenkinson, E. (2023). Doing reflexive thematic analysis. In Supporting research in counselling and psychotherapy: Qualitative, quantitative, and mixed methods research (pp. 19-38). Cham: Springer International Publishing.
Campbell, K. A., Orr, E., Durepos, P., Nguyen, L., Li, L., Whitmore, C., ... & Jack, S. M. (2021). Reflexive thematic analysis for applied qualitative health research. The Qualitative Report, 26(6), 2011-2028.
Choo, X.Y. et al. (2020) ‘Understanding patients’ and caregivers’ perspectives and educational needs in Parkinson’s disease: a multi-ethnic Asian study’, Neurological Sciences: Official Journal of the Italian Neurological Society and of the Italian Society of Clinical Neurophysiology, 41(10), pp. 2831–2842. doi: https://doi.org/10.1007/s10072-020-04396-4
Espay, A. J., Hausdorff, J. M., Sánchez-Ferro, Á., Klucken, J., Merola, A., Bonato, P., ... & Maetzler, W. (2019). Movement Disorder Society Task Force on Technology. A roadmap for implementation of patient-centered digital outcome measures in Parkinson's disease obtained using mobile health technologies. Movement Disorders, 34(5), 657-663.
Evers, L. J., Peeters, J. M., Bloem, B. R., & Meinders, M. J. (2023). Need for personalized monitoring of Parkinson’s disease: the perspectives of patients and specialized healthcare providers. Frontiers in Neurology, 14, 1150634.
Fabbri, M., Caldas, A. C., Ramos, J. B., Sanchez-Ferro, Á., Antonini, A., Růžička, E., ... & Ferreira, J. J. (2020). Moving towards home-based community-centred integrated care in Parkinson's disease. Parkinsonism & Related Disorders, 78, 21-26.
Ghielen, I. et al. (2017) ‘Body awareness training in the treatment of wearing-off related anxiety in patients with Parkinson’s disease: Results from a pilot randomized controlled trial’, Journal of Psychosomatic Research, 103, pp. 1–8. doi: https://doi.org/10.1016/j.jpsychores.2017.09.008
Greenhalgh, T., Wherton, J., Papoutsi, C., Lynch, J., Hughes, G., Hinder, S., ... & Shaw, S. (2017). Beyond adoption: a new framework for theorizing and evaluating nonadoption, abandonment, and challenges to the scale-up, spread, and sustainability of health and care technologies. Journal of medical Internet research, 19(11), e8775.
Green, S.M.C. et al. (2023) ‘Awareness of symptoms, anticipated barriers and delays to help-seeking among women at higher risk of breast cancer: A UK multicentre study’, Preventive Medicine Reports, 34. doi: https://doi.org/10.1016/j.pmedr.2023.102220
Grosjean, S., Farré Coma, J., Gal, O., Laffan, A., Sendra, A., Stuempel, J., Mestre, T. (2021). Co-designing an Integrated Care Network With People Living With Parkinson’s Disease: From Patients’ Narratives to Trajectory Analysis. Qualitative Health Research, 31(14):2585-2601. doi:10.1177/10497323211042605
Grosjean, S., Ciocca, J. L., Gauthier-Beaupré, A., Poitras, E., Grimes, D., & Mestre, T. (2022). Co-designing a digital companion with people living with Parkinson's to support self-care in a personalized way: The eCARE-PD Study. Digital Health, 8, 20552076221081695.
Hellqvist, C., Dizdar, N., Hagell, P., Berterö, C., & Sund‐Levander, M. (2018). Improving self‐management for persons with Parkinson's disease through education focusing on management of daily life: Patients’ and relatives’ experience of the Swedish National Parkinson School. Journal of clinical nursing, 27(19-20), 3719-3728.
Hyers, L. L. (ed) (2018) Diary Methods. Oxford University Press.
Jarrahi, M.H. et al. (2021) ‘Using Digital Diaries as a Research Method for Capturing Practices in Situ’, in Symon, G., Pritchard, K. and Hine, C. (ed.) Research Methods for Digital Work and Organization: Investigating Distributed, Multi-Modal, and Mobile Work. Oxford University Press. doi: https://doi.org/10.1093/oso/9780198860679.003.0006
Jokela, T., Ojala, J. and Olsson, T. (2015) ‘A Diary Study on Combining Multiple Information Devices in Everyday Activities and Tasks’, in Proceedings of the 33rd Annual ACM Conference on Human Factors in Computing Systems. New York, NY, USA: Association for Computing Machinery (ACM), pp. 3903–3912. doi: https://doi.org/10.1145/2702123.2702211
Kuosmanen, E., Huusko, E., van Berkel, N., Nunes, F., Vega, J., Goncalves, J., ... & Hosio, S. (2023). Exploring crowdsourced self-care techniques: A study on Parkinson’s disease. International Journal of Human-Computer Studies, 177, 103062
Latour, B. (1987). Science in Action: How to Follow Scientists and Engineers through Society, Cambridge MA: Harvard University Press.
Lee, J., Yeom, I., Chung, M. L., Kim, Y., Yoo, S., & Kim, E. (2022). Use of Mobile Apps for Self-care in People With Parkinson Disease: Systematic Review. JMIR mHealth and uHealth, 10(1), e33944. https://doi.org/10.2196/33944
Luis-Martínez, R., Monje, M. H., Antonini, A., Sánchez-Ferro, Á., & Mestre, T. A. (2020). Technology-enabled care: integrating multidisciplinary care in Parkinson's disease through digital technology. Frontiers in Neurology, 11, 575975.
Meyerowitz-Katz, G., Ravi, S., Arnolda, L., Feng, X., Maberly, G., & Astell-Burt, T. (2020). Rates of attrition and dropout in app-based interventions for chronic disease: systematic review and meta-analysis. Journal of Medical Internet Research, 22(9), e20283.
Miertová, M., Tomagová, M., Jarošová, M., & Kiabová, L. (2014). Self-care in patients with Parkinson’s disease. Central European Journal of Nursing and Midwifery, 5(2), 54-62.
Mol, A. (2002). The Body Multiple: Ontology in Medical Practice, Durham: Duke University Press.
Mol, A. (2008) The Logic of Care: Health and the Problem of Patient Choice, London, Routledge.
Mol, A., Moser, I., Piras, E. M., Turrini, M., Pols, J., & Zanutto, A. (2011). Care in Practice. On Normativity, Concepts, and Boundaries. Tecnoscienza – Italian Journal of Science & Technology Studies, Vol. 2 No. 1. http://doi.org/10.6092/ISSN.2038-3460/16996
Nunes, F., & Fitzpatrick, G. (2018, April). Understanding the mundane nature of self-care: ethnographic accounts of people living with Parkinson's. In proceedings of the 2018 CHI Conference on Human Factors in Computing Systems (pp. 1-15).
Nunes, F. (2017). The everyday life with Parkinson’s and self-care technologies [Dissertation, Technische Universität Wien]. reposiTUm. https://doi.org/10.34726/hss.2017.47508
Ossig, C., Antonini, A., Buhmann, C., Classen, J., Csoti, I., Falkenburger, B., ... & Storch, A. (2016). Wearable sensor-based objective assessment of motor symptoms in Parkinson’s disease. Journal of neural transmission, 123, 57-64.
Oudshoorn, N. (2011) ‘Theorizing Technology and the Transformation of Healthcare’, in Oudshoorn, N. (ed.) Telecare Technologies and the Transformation of Healthcare. London: Palgrave Macmillan UK, pp. 17–31. doi: https://doi.org/10.1057/9780230348967_2
Oudshoorn, N., Pinch, T. (2003) How Users Matter: The Co-Construction of Users and Technology. Cambridge, London: The MIT Press.
Peine, A., Herrmann, A.M. (2012) ‘The sources of use knowledge: Towards integrating the dynamics of technology use and design in the articulation of societal challenges’, Technological Forecasting and Social Change, 79(8), pp. 1495–1512
Richard, A.A. and Shea, K. (2011) ‘Delineation of self-care and associated concepts’, Journal of Nursing Scholarship, 43(3), pp. 255–264. doi: https://doi.org/10.1111/j.1547-5069.2011.01404.x
Riegel, B. et al. (2019) ‘Integrating Symptoms Into the Middle-Range Theory of Self-Care of Chronic Illness’, ANS. Advances in nursing science, 42(3), pp. 206–215. doi: https://doi.org/10.1097/ANS.0000000000000237
Riegel, B. et al. (2022) ‘Operational definition of self-care interventions for adults with chronic illness’, International Journal of Nursing Studies, 129. doi: https://doi.org/10.1016/j.ijnurstu.2022.104231
Riggare, S. (2014). http://www.riggare.se/wp-content/uploads/2014/04/Selfcare-infographic-English.jpg
Riggare, S., Stamford, J., & Hägglund, M. (2021). A long way to go: patient perspectives on digital health for Parkinson’s disease. Journal of Parkinson's Disease, 11(s1), S5-S10.
Sendra, A., Grosjean, S., & Bonneville, L. (2022). Co-constructing experiential knowledge in health: The contribution of people living with Parkinson to the co-design approach. Qualitative Health Communication, 1(1), 101-121.
Silva-Batista, C., Harker, G., Vitorio, R., Horak, F. B., Carlson-Kuhta, P., Pearson, S., ... & Mancini, M. (2023). Feasibility of a Novel Therapist-Assisted Feedback System for Gait Training in Parkinson’s Disease. Sensors, 23(1), 128.
Swalwell, C., Pachana, N. A., & Dissanayaka, N. N. (2018). Remote delivery of psychological interventions for Parkinson's disease. International psychogeriatrics, 30(12), 1783-1795.
Tenison, E., Smink, A., Redwood, S., Darweesh, S., Cottle, H., van Halteren, A., van der Haak, P., Hamlin, R., Ypinga, J., Bloem, B. R., Ben-Shlomo, Y., Munneke, M., & Henderson, E. (2020). Proactive and Integrated Management and Empowerment in Parkinson’s Disease: Designing a New Model of Care. Parkinson’s Disease. https://doi.org/10.1155/2020/8673087
Tsiouris, K. M., Gatsios, D., Rigas, G., Miljkovic, D., Koroušić Seljak, B., Bohanec, M., ... & Fotiadis, D. I. (2017). PD_Manager: an mHealth platform for Parkinson's disease patient management. Healthcare technology letters, 4(3), 102-108.
van der Velden, M. and Mörtberg, C. (2015) ‘Participatory Design and Design for Values’, in Handbook of Ethics, Values, and Technological Design: Sources, Theory, Values and Application Domains, pp. 41–66.
van Halteren, A. D., Munneke, M., Smit, E., Thomas, S., Bloem, B. R., & Darweesh, S. K. L. (2020). Personalized Care Management for Persons with Parkinson’s Disease. Journal of Parkinson's Disease, 10(s1), S11-S20. https://dx.doi.org/10.3233/JPD-202126
van Loon, E., Oudshoorn, N. and Bal, R. (2014) ‘Studying Design and Use of Healthcare Technologies in Interaction: The Social Learning Perspective in a Dutch Quality Improvement Collaborative Program’, Health, 6, pp. 1903–1918. doi: https://doi.org/10.4236/health.2014.615223
NOTES
[1] Nous utiliserons dans cet article la notion de logique d’autosoin en référence à l’ouvrage de Mol (2008). The Logic of Care.

 Télécharger l'article
Télécharger l'article

 Contacter l'auteur
Contacter l'auteur
 Lire la suite
Lire la suite